Эндоскопическая хирургия у детей. Дронов А.Ф. Грыжесечение по шпицы у детей
Удаление пупочной грыжи у детей (герниопластика)
Удаление пупочной грыжи у детей (герниопластика) вызывает панику у родителей, потому что это операция, наркоз и риски. Но статистика показывает, что вероятность успешного и эффективного вмешательства стремится к 100%. Осложнения возникают в исключительных случаях.
Почему у детей развивается пупочная грыжа
Это недуг представляет собой не опухоль, как думают многие, а выпирание брюшины за анатомические пределы. Т.к. пупочное кольцо у детей ослаблено, нередко органы брюшной полости проступают именно через него. По статистике с такой проблемой рождается каждый третий недоношенный младенец и каждый пятый здоровый. Причинами врожденной пупочной грыжи является генетическая предрасположенность либо воздействие на плод неблагоприятных факторов. В результате инфекции матери, ее курения или употребления во время беременности алкоголя соединительная ткань развивается недостаточно. Это ведет к тому, что пупочное кольцо формируется не до конца.
Приобретенная пупочная грыжа у детей развивается вследствие перегрузок новорожденного. Сильный плач, запоры, колики заставляют малыша напрягать животик. Еще пока слабые мышцы пупочного кольца не выдерживают и прорываются органами брюшной полости.
Кстати! Есть мнение, что пупочная грыжа может развиться из-за неправильного обрезания пуповины или ее неверного перевязывания. Но это не так. Техника наложения пуповинных швов никак не влияет на развитие недуга. Поэтому обвинять акушеров бессмысленно.
Как проявляется детская пупочная грыжа
 Симптомы недуга иногда невозможно узнать у самого ребёнка, потому что он еще слишком мал. Но невооруженным глазом видно, что при грыже пупок начинает выпирать. Если у обычного новорожденного животик просто круглый, то у малышей с грыжей он еще имеет выпуклость в области пупка. Выпуклость эта плотная на ощупь. Она может присутствовать не всегда, а появляться при напряжении малыша: при сильном плаче или кашле.
Симптомы недуга иногда невозможно узнать у самого ребёнка, потому что он еще слишком мал. Но невооруженным глазом видно, что при грыже пупок начинает выпирать. Если у обычного новорожденного животик просто круглый, то у малышей с грыжей он еще имеет выпуклость в области пупка. Выпуклость эта плотная на ощупь. Она может присутствовать не всегда, а появляться при напряжении малыша: при сильном плаче или кашле.
Если пупочная грыжа образовалась у ребенка старше 2-3 лет, то малыш может жаловаться на некоторые симптомы. Это боль в области пупка. Она также может появляться при приложении усилий или после физических нагрузок (например, когда ребенок набегался и напрыгался). Любые другие напряжения (тот же плач, потуживание при запоре) тоже вызывают боль и говорят о наличии грыжи.
Есть еще один тревожный симптом, о котором должны знать родители: невозможность вправления грыжи. Т.е., если нажать на выпуклый пупок, то он, как правило, вправляется на место с характерным урчанием (это перистальтика кишечника, который обычно и образует грыжу). Если же вправление не происходит, а ребенок жалуется на сильную боль или начинает кричать и плакать, имеет место защемление пупочной грыжи. С операцией медлить нельзя.
Чем опасна пупочная грыжа для детей
Зачастую недуг проходит сам собой. Малыш растет, его мышцы укрепляются, и со временем пупочное кольцо уже не пускает прорывающиеся сквозь него органы брюшной полости. В любом случае, сначала врач старается подобрать консервативное лечение, включающее упражнения для мышц пресса ребенка и ношение специальной повязки. Если же есть риск защемления грыжи или ее разрыва, делается операция.
Защемление грыжи вызывает острые боли, которые сопровождают малыша почти регулярно. Он начинает надрывно плакать, чем только ухудшает свое положение. Перенапряжение может привести к разрыву кожи над грыжевым мешком, и тогда его содержимое оголяется. Это опасное состояние, до которого лучше не доводить. Поэтому пупочная грыжа у новорожденных всегда тщательно обследуется, а ребенок еще какое-то время регулярно наблюдается у хирурга.
Кстати! Ребенку, у которого есть пупочная грыжа, положено соблюдать диету. После введения прикорма мамочка должна строго следить, чтобы в рационе не появлялись запрещенные продукты (орехи, бобовые, колбасы), провоцирующие запоры.
Показания к удалению пупочной грыжи
Плановое оперативное лечение проводится при отсутствии положительных сдвигов после нескольких месяцев консервативной терапии. Также показаниями к удалению грыжи хирургическим путем может служить:
- размер более 1,5 см;
- динамика роста грыжевого образования;
- внезапное появление грыжи у ребенка старше полугода;
- недуг не устранился к пяти годам;
- сильный дискомфорт или постоянные тянущие боли в области пупка.
Планово пупочную грыжу удаляют по достижению трехлетнего возраста. Новорожденным операцию проводят только в экстренных случаях.
Как удаляют грыжу пупка у детей
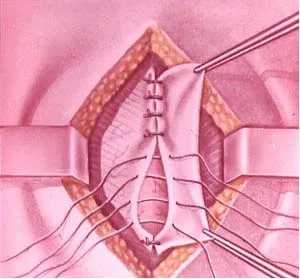 Под словом «удаление» подразумевается не вырезание и извлечение какого-то органа или его части, а всего лишь небольшое иссечение грыжевого мешка, вправление его на место и ушивание пупочного кольца. Хирургическое вмешательство не такое глобальное, как рисуют в своем воображении мамы, поэтому волноваться не о чем.
Под словом «удаление» подразумевается не вырезание и извлечение какого-то органа или его части, а всего лишь небольшое иссечение грыжевого мешка, вправление его на место и ушивание пупочного кольца. Хирургическое вмешательство не такое глобальное, как рисуют в своем воображении мамы, поэтому волноваться не о чем.
Операция по удалению пупочной грыжи у детей проводится под общим наркозом и занимает меньше часа. Методик несколько, но суть одна: необходимо сделать так, чтобы брюшина больше не могла прорываться сквозь пупочное кольцо.
Для этого его ткани сшиваются вдоль или поперек, либо используется специальный имплант в виде тончайшей сетки. Она накладывается на пупочное кольцо и впоследствии зарастает соединительной тканью. Такая методика более надежна, потому что риск рецидива уменьшается в разы.
При желании родителей врачи могут применить лапароскопический метод (обычно это платно). Время операции сокращается до 15-20 минут, нет нужды в накладывании швов, да и послеоперационный период протекает быстрее и без болевого симптома. Иногда лапароскопия проводится в амбулаторном режиме, и ребенок в этот же день отпускается домой.
Кстати! Плановые операции детям стараются проводить зимой или поздней весной, потому что эти сезоны не считаются простудными. В эти периоды наименьшая вероятность подхватить инфекцию. Также ребенок меньше потеет, поэтому риск загрязнения шва уменьшается.
Результат детской герниопластики
Техника удаления пупочной грыжи отточена до мелочей, поэтому опасаться нечего. После операции ребенок отправляется в палату, а уже на следующий день ему можно потихоньку вставать. Выписка производится после снятия швов, т.е. через 7-10 дней. Удлинение периода реабилитации может потребоваться, если проводилась операция по удалению защемленной пупочной грыжи.Родители должны постоянно находиться с ребенком в первые несколько дней после операции. Нужно следить, чтобы малыш не перенапрягался, не активничал. Также нужно правильно его кормить, исключая продукты, провоцирующие запоры. Все подробные инструкции дает врач, в зависимости от степени сложности проведенного вмешательства и возраста ребенка.
Похожие записи
medoperacii.ru
Приобретённая пупочная грыжа
Приобретённые пупочные грыжи составляют 3-5% всех наружных грыж живота. Особенно часто они возникают у быстро располневших женщин в возрасте после 30 лет. Причина их образования - дефекты анатомического строения пупочного кольца, повышение внутрибрюшного давления и растяжение передней брюшной стенки (беременность, ожирение, метеоризм, опухоли брюшной полости). После широкого внедрения в клиническую практику лапароскопических oпераций появилась значительная группа пациентов, у которых грыжи развиваются в пупке - типичном месте введения троакара. Пупочные грыжи у взрослых обычно быстро увеличиваются в размерах, что связано с прогрессирующим ослаблением брюшной стенки в целом.Величина пупочной грыжи в диаметре может быть самой различной: от 1-2 см и до 20-30 см и даже более. Для данной грыжи характерно существенное преобладание размеров грыжевого выпячивания над диаметром грыжевых ворот. Даже при очень больших грыжах грыжевые ворота относительно малы и редко достигают в диаметре более 10 см. Узкие грыжевые ворота, с одной стороны, облегчают пластику, а с другой - становятся причиной таких осложнений, как хроническая непроходимость кишечника и ущемление внутренних органов. Грыжевые ворота обычно имеют округлую форму. При больших грыжах и отвислом животе они находятся в верхнем отделе грыжевого выпячивания. Апоневроз и мышцы в зоне грыжевых ворот нередко истончены, атрофичны и разволокнены. Пупочные грыжи довольно часто сочетаются с диастазом прямых мышц живота и эпигастральными грыжами. Это необходимо иметь в виду при выборе способа операции.
Грыжевой мешок обычно тонкий, прочно спаян с растянутой и истончённой кожей и краями грыжевых ворот. При длительно существующих и многократно рецидивирующих грыжах стенка мешка представлена достаточно плотной рубцовой тканью с множественными камерами и перегородками. Грыжевым содержимым пупочных грыж чаще всего бывают сальник, петли тонкой и поперечной ободочной кишки.
Операции при пупочной грыже
Наиболее целесообразный метод обезболивания при проведении оперативного лечения небольших пупочных грыж - местная анестезия, а при грыжах большого размера - эндотрахеальный наркоз или же перидуральная анестезия.При проведении местной анестезии на животе пациента отмечают поперечно расположенный овал, в центре которого находится пупочная грыжа. Размеры овала определяют не только величиной грыжи, но и необходимостью иссечения из покровов живота избыточного количества кожи и подкожной жировой клетчатки, чтобы одновременно разгрузить стенку живота и убрать его отвисание. По линии предполагаемого разреза новокаином проводят тугую инфильтрацию во всю толщу до апоневроза. После рассечения кожи и подкожной жировой клетчатки раствор анестетика вводят под апоневроз белой линии и под переднюю стенку влагалища прямых мышц живота. Затем дополнительно делают несколько инъекций раствора новокаина в клетчатку, окружающую шейку грыжевого мешка, для того, чтобы он проник в предбрюшинную клетчатку.
При небольших грыжевых воротах для их закрытия у взрослых обычно используют методы с удвоением апоневроза. Из них отметим прежде всего способ братьев Мейо (1901), а также способ К.С. Сапежко (1900). При значительных размерах грыжевых ворот используют синтетические сетчатые протезы. Другие способы пластики ввиду их ненадёжности или чрезмерной сложности в клинической практике не применяют.
Способ Мейо
Двумя окаймляющими разрезами в поперечном направлении производят иссечение грыжевого образования вместе с избыточной жировой клетчаткой. Апоневроз отделяют от подкожной клетчатки на расстоянии 5-6 см от грыжевых ворот и рассекают в поперечном направлении до внутренних краёв прямых мышц живота. Этот разрез необходим, чтобы облегчить погружение грыжевого содержимого в брюшную полость и создать в последующем дупликатуру апоневроза. При этом не следует повреждать лежащую позади париетальную брюшину. Затем выделяют и вскрывают шейку грыжевого мешка, что иногда встречает затруднения из-за припаянного к этой части сальника или кишки.В таких случаях разыскивают свободное от сращений место в грыжевом мешке, вскрывают его и рассекают в направлении свободной части. Края пересечённого мешка захватывают зажимами, чтобы они не ускользнули в глубину раны. Теперь вся удаляемая часть фиксирована только за приращённый к стенке грыжевого мешка сальник или петлю кишки. Если это только сальник, то его резецируют по частям между зажимами. Нередко внутренняя поверхность грыжевого мешка бывает сращена с петлёй кишки. В этом случае сращения разъединяют острым путём, стараясь не повредить серозный покров кишки. Небольшую кровоточивость, возникающую из мелких сосудов стенки кишки, останавливают лигированием. После освобождения кишки или сальника от стенки грыжевого мешка их погружают в брюшную полость.
Края париетальной брюшины отделяют от краёв апоневроза на 4 см кверху и 1 см книзу и сшивают непрерывным швом по краю грыжевых ворот. Затем накладывают U-образные швы с таким расчётом, чтобы нижний лоскут располагался под верхним, а ширина дупликатуры апоневроза составила 2-3 см. При одновременном стягивании всех наложенных U-образных швов верхняя часть апоневроза натягивается на нижнюю. В таком положении швы завязывают. Вторым рядом узловых швов верхний лоскут пришивают к нижнему в виде дупликатуры (рис. 68-12).

Рис. 68-12. Пластика грыжевых ворот при пупочной грыже по Мейо.
Рану послойно ушивают поверх подведённого к её ложу дренажа. Дренаж выводят наружу через контрапертуру, соединяют с отсосом и оставляют на одни сутки.
Считают косметически неприглядным удалять пупок. Его приходится вынужденно иссекать лишь при выраженных изменениях кожи в области пупка у пациентов с большими размерами грыжи. В этом случае грыжевой мешок тесно спаян с пупком и сильно истончённой кожей. Если не удалять пупок и истончённую часть кожи, под ними образуется полость, где накапливается легко инфицируемая серозная жидкость, а кожа, лишённая питания, некротизируется. При небольших пупочных грыжах пупок сохраняют. Для этого вместо окаймляющего разреза используют дугообразное рассечение тканей в нижней части пупка. Такой разрез даёт достаточный доступ к зоне пупочного кольца и становится малозаметным в отдалённые сроки после операции. После обработки грыжевого мешка и пластики грыжевых ворот пупок изнутри подшивают к апоневрозу одним швом.
При пластике грыжевых ворот по методике Мейо дупликатура апоневроза белой линии располагается в поперечном направлении. Доказано, что швы, наложенные в поперечном направлении, испытывают меньшее натяжение, чем продольные. Продольный шов при заживлении находится под постоянным действием растягивающих сил, вызванных сокращением косых и поперечных мышц живота. В связи с большей надёжностью методика Мейо стала наиболее популярной среди хирургов.
Способ Сапежко
Производят два продольных окаймляющих грыжу разреза, чтобы иссечь дряблую изменённую кожу вместе с пупком. Пупок можно сохранить лишь при небольших грыжах. Выделение, обработку и удаление грыжевого мешка производят, как и при предыдущем способе. Апоневроз рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит малоизменённой. Верхняя часть разреза захватывает и ворота эпигастральной грыжи, если таковая имеется. Для плотного соприкосновения фасций прямых мышц живота и образования плотного рубца париетальную брюшину отделяют ножницами на 2-3 см от задней поверхности влагалища одной из прямых мышц живота. Брюшину сшивают непрерывным швом край в край.Затем один край рассечённого апоневроза подшивают рядом узловых швов к задней стенке влагалища прямой мышцы живота противоположной стороны, где предварительно была отделена брюшина. Другой, оставшийся свободным, край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и фиксируют узловыми швами. Таким образом, образуется продольно расположенная дупликатура тканей шириной 2-3 см. Недостатки данной методики - значительное натяжение швов и тканей в области зоны пластики, низкая прочность рубца и повышение внутрибрюшного давления.
К данному способу пластики прибегают в основном при сочетании пупочной грыжи с эпигастральными грыжами или диастазом прямых мышц живота. При больших размерах пупочного кольца закрыть его собственными тканями без значительного натяжения швов не всегда представляется возможным. В таких случаях прибегают к ненатяжной пластике грыжевых ворот с использованием сетчатого синтетического эксплантата. При этом техника операции аналогична таковой при послеоперационных грыжах.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
medbe.ru
Необходимо ли проводить операцию по удалению пупочной грыжи у ребёнка?
Принятие решения о проведении операции по удалению пупочной грыжи зависит от того, насколько высока вероятность выздоровления малыша без хирургического вмешательства то, насколько интенсивно развивается заболевание.
Принимая решение необходимо помнить следующее:
-
Всегда существует шанс, что болезнь отступит без операционного вмешательства. В большинстве случаев грыжа, обнаруженная у малыша в 6 месяцев, к году уже пропадает.
-
Ребёнку требуется операция, если грыжа имеет большой размер и не проходит до 5 лет.
-
Вы можете принять решение в пользу проведения операции в эстетических целях или чтобы у ребёнка не возникало проблем с адаптацией в обществе. Если пупочная грыжа вызывает у вас беспокойство и доставляет неудобство малышу, её можно удалить, пока ребёнку не исполнилось 5 лет.
-
Пупочная грыжа не вызывает у детей осложнений со здоровьем. Усугубление состояния ребёнка возможно, если в организм попадает инфекция, возникает прорыв грыжи или происходит защемление кишечника грыжевым мешком. Однако это происходит крайне редко.
Что собой представляет пупочная грыжа?
Пупочная грыжа представляет собой выпуклость брюшной стенки в области пупка. Иногда грыжа состоит из ткани, которая выстилает внутреннюю часть брюшной полости, петли кишечника, входит в состав жировых соединений и жидкостей. Грыжа проступает сквозь отверстие в брюшной стенке, там, где во время развития плода находился пупочный канатик. Это происходит, когда мышцы и ткани вокруг пупочного канатика недостаточно сжимаются.
|
Пупочная грыжа Пупочная грыжа представляет собой выпуклость брюшной стенки в области пупка. Иногда грыжа состоит из ткани, которая выстилает внутреннюю часть брюшной полости, петли кишечника, входит в состав жировых соединений и жидкостей. Она может быть врождённой или начинает развиваться незадолго после рождения ребёнка. Вы не заметите признаков заболевания до тех пор, пока через несколько дней или недель после рождения ребёнка у него не отпадёт культя пупочного канатика. Пупочная грыжа может диагностироваться также и у взрослых. Чаще всего она встречается у женщин или людей с излишним весом. Такой порок не проходит, для его лечения необходимо прибегнуть к хирургическому вмешательству. Обычно пупочная грыжа не вызывает болезненных ощущений и не опасна для здоровья. Она может варьировать в размере от 0,4 до 1,6 дюйма. Однако редко бывает больше 0,8 дюйма в длину. Пупочный канатик Это образование, напоминающее по форме канат, которое является связующим звеном между ребёнком (плодом) и плацентой в матке матери. Через кровеносные сосуды внутри пупочного канатика к плоду поступают питательные вещества и выводятся продукты обмена. Пупочный канатик формируется на 5-ой недели беременности. При рождении ребёнка его длина составляет около 2 футов. |
Вышеуказанная болезнь возникает у 15% новорождённых. Те малыши, чей вес при рождении составляет меньше 5,5 фунта, подвержены большему риску развития пупочной грыжи, чем дети с нормальным весом. Большинство таких малышей рождаются недоношенными. Статистика показывает, что от 2% до 12% детей в возрасте до года страдают этим заболеванием. Пупочная грыжа развивается безболезненно. Она не вызывает осложнений со здоровьем, кроме тех случаев, когда происходит разрыв или ущемление грыжи.
|
Осложнения при детской пупочной грыже Детская пупочная грыжа может зарастать или же в противном случае ребёнку проводят операцию по её удалению в возрасте 4-5 лет. В некоторых случаях осложнения, вызванные данным заболевание, требуют немедленного хирургического вмешательства. К ним относят:
Среди симптомов ущемления или странгуляции органа выделяют следующие:
|
Пупочная грыжа проходит по мере того, как у ребёнка развиваются и укрепляются мышцы брюшной полости. Однако в некоторых случаях для её удаления прибегают к оперативному вмешательству.
Существует ли риск проведения операции по удалению пупочной грыжи?
Операция по удалению пупочной грыжи считается безопасной, а риск развития осложнений после проведению этой процедуры минимальный. Хирург производит надрез под пупком и смотрит, не проступают ли ткани или петли кишечника в грыжевой мешок. Если это происходит, он возвращает их на место, в брюшную полость. Затем происходит коррекция мышц и соединительных тканей, а после завершения процедуры на место надреза накладывают швы.
Операцию проводят под общей анестезией в амбулаторном режиме (ребёнка отпускают домой в тот же день).
|
Общая анестезия Это способ контролирования болевого порога с помощью обезболивающих препаратов. Общую анестезию делают путём введения лекарства через вену или с помощью маски-ингалятора, после чего человек засыпает. Пациент, находящийся под местной анестезией не ощущает боли и не знает, что происходит во время операции. Поступивший в организм препарат блокирует передачу болевого сигнала от нервных окончаний к мозгу. Врач обязательно назначает человека (анестезиолога или его ассистента), который следит за состоянием больного под анестезией в процессе операции. К возможным побочным эффектам после применения местной анестезии относятся аллергические реакции, тошнота и/или рвота, занесение инфекции. |
После хирургического вмешательства остаётся небольшой еле заметный шрам внутри пупка. Если ребёнку назначили операцию по удалению большой (хоботообразной) грыжи, в результате может произойти деформация пупка, так как такое образование покрыто большим слоем кожи, и это вызывает его сильное выпячивание. В этом случае малышу может понадобиться сделать дополнительную операцию, чтобы восстановить нормальный внешний вид пупка.
Какие факторы влияют на заживление пупочной грыжи без хирургического вмешательства?
Хотя в большинстве случаев пупочная грыжа проходит без оперативного вмешательства, существуют случаи, когда операция является необходимостью:
-
Размер грыжи больше 1,5 см. Пупочная грыжа может быть 1-4 см. в длину. Если у ребёнка выявили данное образование больше 1,5 см., вероятность заживления по мере взросления малыша сильно снижается.
-
Если пупочная грыжа начинает развиваться у ребёнка после 6 месяцев или становится больше после исполнения малышу 1-2 лет.
-
Когда заболевание вызывает осложнения со здоровьем у ребёнка. Наиболее серьёзным симптомом является ущемление (странгуляция), так как часть кишечника или тканей брюшной полости защемляются в грыжевом мешке, и кровообращение в них перекрывается. Очень редко наступает осложнение, когда кожа над грыжей разрывается и ткань попадает прямо в грыжевый мешок.
-
Пупочная грыжа не затягивается, даже когда ребёнку исполнилось 5 лет. Если к этому возрасту заболевание не проходит, вероятность его заживления без хирургического вмешательства сводится к минимуму.
-
Заболевание вызывает беспокойство у родителей и доставляет неудобство ребёнку. Иногда пупочная грыжа имеет хоботообразную форму и над ней находится толстый слой кожи. Такие образования быстрее бросаются в глаза из-за слишком выпуклой формы.
Вы можете выбирать:
-
Подождать и посмотреть, возможно, пупочная грыжа затянется без хирургического вмешательства.
-
Решиться на операцию по удалению грыжи, которую делают ребёнку в возрасте до 5 лет.
На принятие решения о проведении операции по удалению пупочной грыжи влияют как ваши личные чувства, так и предписания врача.
Принятие решения о проведении операции по удалению пупочной грыжи
| Причины, по которым следует проводить операцию по удалению пупочной грыжи | Причины, по которым не следует проводить операцию по удалению пупочной грыжи |
Возможно, вы знаете дополнительные причины, по которым малышу необходимо проводить операцию по удалению пупочной грыжи? |
Возможно, вы знаете дополнительные причины, по которым малышу не следует проводить операцию по удалению пупочной грыжи? |
Такие личные рассказы могут помочь вам в принятии решения.
Обдуманное решение и забота о состоянии здоровья
Используя нижеприведённую таблицу, вы сможете быстрее принять правильное решение. Заполнив её, вы будете иметь более чёткое представление об операции по удалению пупочной грыжи у ребёнка. Обязательно обсудите полученные данные со своим лечащим врачом.
Отметьте ответ, который вам больше подходит:
| Пупочная грыжа небольшого размера (меньше 1,5см. в длину). | Да | Нет | Не уверена |
| Грыжа начала развиваться до того, как малышу исполнилось 6 месяцев. | Да | Нет | Не уверена |
| Появились осложнения со здоровьем (например, инфекция). | Да | Нет | Не уверена |
| Меня или малыша беспокоит внешний вид грыжи. | Да | Нет | Не уверена |
| Мой ребёнок придаёт грыже слишком большое значение. | Да | Нет | Не уверена |
| Мой ребёнок младше 5 лет. | Да | Нет | Н/П* |
| Грыжа начинает постепенно затягиваться. | Да | Нет | Не уверена |
| Малышу исполнился год, а грыжа продолжает расти. | Да | Нет | Не уверена |
| Я согласна, чтобы во время операции по удалению пупочной грыжи мой ребёнок находился под общей анестезией. | Да | Нет | Не уверена |
*НП = не применимо к данному случаю
Какое у вас сложилось общее представление?
Ваши ответы помогут разобраться, как вы в целом относитесь к этой процедуре. Даже одна самая важная причина может вам подсказать, почему стоит или не стоит проводить операцию по удалению пупочной грыжи у ребёнка.
www.eurolab.ua
Эндоскопическая хирургия у детей. Дронов А.Ф
ГЛАВА 19. ПАХОВАЯ ГРЫЖА
19.1. Общие сведения
Паховая грыжа — распространенное хирургическое заболевание детского возраста, обусловленное наличием врожденного грыжевого мешка, представ ляющего собой незаросший влагалищный отросток брюшины. В связи с этим грыжи у детей, как правило, врожденные (косые) и проходят по паховому каналу через его внутреннее и наружное отверстия. Приобретенные грыжи (прямые) встречаются крайне редко, обычно у мальчиков старше 10 лет. Они возникают при повышенной физической нагрузке в условиях выраженной слабости передней брюшной стенки.
Паховые грыжи наблюдаются в 9-10раз чаще у мальчиков, что связано с процессом опускания яичек.
Классификация. Различают два вида паховых грыж: канатиковую (при незаращении проксимального отдела влагалищного отростка — 90% случаев) и яичковую (при полном незаращении влагалищного отростка, когда органы брюшной полости смещаются в мошонку и соприкасаются с яичком — 10% случаев).
Этиология и патогенез. К моменту рождения влагалищный отросток у 8085% детей облитерируется, а в остальных случаях отмечается частичное или даже полное его незаращение. При повышении внутрибрюшного давления (при крике и натуживании ребенка) внутренние органы (чаще тонкая кишка, большой сальник, придаток матки у девочек, купол слепой кишки) попадают
вгрыжевой мешок и возникает паховая грыжа.
19.1.1.Особенности традиционной диагностики и лечения
Клиническая картина и диагностика. Первые признаки паховой грыжи могут возникнуть уже в первые недели жизни ребенка. Обычно родители обнаружива ют в паховой области округлое или овальное (припахово-мошоночнойгрыже) эластическое безболезненное образование, которое появляется при беспокой стве и исчезает в спокойном состоянии. Припахово-мошоночнойгрыже гры жевое выпячивание опускается в мошонку и при горизонтальном положении ребенка обычно без особого труда вправляется в брюшную полость.
При пальцевом исследовании наружного пахового кольца после вправле ния грыжевого содержимого четко определяются его расширение и положи тельный симптом «толчка» при плаче ребенка.
Лечение. В детской хирургии наибольшее распространение получила мето дика пахового грыжесечения по Дюамелю. Основной принцип операции зак лючается в выделении только проксимальной части грыжевого мешка, про шивании, перевязке и пересечении его у шейки. Периферическую часть гры жевого мешка не удаляют. В отдаленные сроки после традиционных паховых грыжесечений мужское бесплодие наблюдается более чем в 2 раза чаще, чем у неоперированных мужчин, что связывают с повреждением семявыносящего
Паховая грыжа
протока, кровеносных и лимфатических сосудов во время операции. В связи с этим естественными выглядят попытки лечения паховой грыжи с помощью современных эндохирургических технологий.
19.2. Лапароскопическая герниорафия
Благодаря работам ряда зарубежных и отечественных авторов лапароскопичес кая герниопластика паховой грыжи находит все более широкое применение как у пациентов зрелого возраста, так и у детей. Далеко не все хирурги признают пре имущества лапароскопической герниопластики перед традиционными методами хирургического лечения паховой грыжи. Несмотря на это, накапливающийся в настоящее время опыт все убедительнее доказывает ее высокую эффективность.
Показания. Все формы незаращения влагалищного отростка брюшины.Противопоказания. Ущемленные паховые грыжи с необратимым наруше
нием кровообращения в стенке ущемленной кишки, невправимые паховые и пахово-мошоночныегрыжи и грыжи с флегмоной грыжевого мешка.
Прежде чем приступить к описанию техники лапароскопической опера ции, рассмотрим анатомию паховой области в лапароскопическом изображе нии изнутри кнаружи (рис. 19-1).
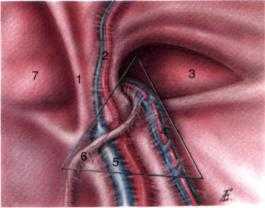
Общеизвестно, что врожденная паховая грыжа является косой паховой гры жей, при которой дефект имеется в области внутреннего кольца пахового ка нала, латеральнее надчревных сосудов и выше пупартовой связки. При пря мых паховых грыжах он располагается медиальнее надчревных сосудов, при бедренной — ниже паховой (пупартовой) связки. Размеры дефекта могут варь ировать от нескольких миллиметров (при сообщающейся водянке яичка) до 3-4см (при больших грыжах). Нас интересует только врожденная (ко сая) паховая грыжа.
Приступая к лапароскопичес кой герниорафии, прежде всего не обходимо идентифицировать зону рокового треугольника, который с медиальной стороны ограничен семявыносящим протоком, а с лате ральной — сосудами яичка. Верши на треугольника расположена в об ласти внутреннего кольца пахового канала. Внутри этого треугольника расположены подвздошные сосуды. При выполнении лапароскопичес кой герниорафии необходимо из бегать манипуляций внутри роко вого треугольника, поскольку это может привести к повреждению подвздошных сосудов.
14-6546
Рис. 19-1.Правая паховая область. Вид со стороны брюшной полости: 1 - медиальная пупочная связка; 2 - нижние надчревная артерия и вена; 3 - локали зация косой паховой грыжи; 4 - сосуды семенного канатика; 5 - наружные подвздошные вена и арте рия;6-семявыносящийпроток;7-локализацияпря мой паховой грыжи.
209
Лапароскопическая хирургия. Специальная часть
19.2.1.Методика лапароскопической герниопластики
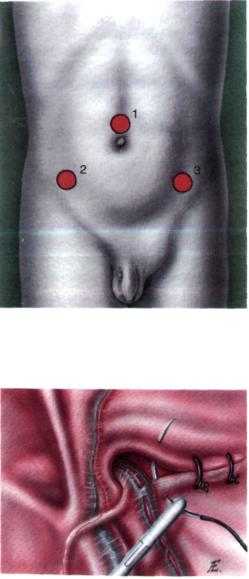
Техника лапароскопической герниорафии паховой грыжи у детей впер вые описана М.В. Щебеньковым в 1995 г. В брюшную полость вводят три 5,5-миллиметровыхтроакара: первый — по верхнему краю пупочного кольца для5-миллиметровойоптики, второй — в правом мезогастрии по среднеключичной линии и третий — контралатерально второму. Ножницы с моно
| полярной коагуляцией, иглодержа | ||
| тель вводят через троакар, находя | ||
| щийся | в | правом мезогастрии. |
| Вспомогательные инструменты — ат- | ||
| равматические щипцы, лигатурные | ||
| ножницы — вводят через троакар, | ||
| расположенный в левом мезогастрии | ||
| (рис. 19-2).Пациент находится в по | ||
| ложении Тренделенбурга с наклоном | ||
| 15—20°,стол повернут на15—20°в сто | ||
| рону, противоположную стороне, на | ||
| которой выполняют операцию. | ||
| Брюшину в области внутреннего | ||
| кольца | пахового канала захватывают | |
| атравматическими щипцами и, коагу | ||
| лируя монополярными ножницами, | ||
| пересекают | по периметру дефекта | |
| (внутреннего кольца пахового канала), | ||
| обходя при этом верхушку рокового | ||
| треугольника (область семявыносяще- | ||
| го протока и сосудов яичка). Таким | ||
Рис. 19-2.Лапароскопические доступы при лапа | путем пересекают 3/4—4/5шейки гры | ||
роскопической герниорафии: 1 - 5,5 мм троакар; | жевого мешка. Отсеченная часть гры | ||
2 - 5,5 мм или 3 мм троакар; 3 - 5 мм или 3 мм | жевого мешка самопроизвольно по | ||
троакар.
гружается в дистальные отделы пахо вого канала. Образовавшийся дефект брюшины ушивают обвивным кисет ным швом. При этом используют тех нику интракорпорального завязыва ния узлов или накладывают 2—3от дельных узловых шва не вскрывая брюшины (рис.19-3).
Рис. 19-3.Методика лапароскопической гернио рафии без отсечения грыжевого мешка.
Адекватным шовным материалом является этибонд 2-0на небольшой колющей игле — «лыже» или «лож ке». В шов не берут брюшину в обла сти верхушки рокового треугольника, которая расположена в нижнемедиаль ном секторе внутреннего кольца. Сле-
Паховая грыжа
довательно, область прохождения элементов семенного канатика остается интактной на всех этапах операции.
Втех случаях, когда размеры дефекта больше 2—2,5см, показана пласти ка расширенного внутреннего кольца пахового канала как способ профилак тики рецидива. Для этой цели выполняют так называемый латеральный шов.Двумя-тремяузловыми швами, применяя нерассасывающийся шовный ма териал, сближают нижний край поперечной мышцы живота и паховую связ ку, тем самым уменьшая диаметр дефекта внутреннего кольца до1—1,5см. Только после этого переходят к ушиванию брюшины кисетным швом. Обра зовавшуюся культю шейки грыжевого мешка желательно перитонизироватьZ-образнымшвом.
Следующим этапом производят осмотр паховой области с противополож ной стороны. При наличии незаращения вагинального отростка брюшины с противоположной стороны одномоментно выполняют аналогичную манипу ляцию и на этой стороне.
Описанная методика лапароскопической герниорафии повторяет все эта пы классической герниорафии по Дюамелю, которая предусматривает выде ление шейки грыжевого мешка, его перевязку и отсечение. Вместе с тем она достаточно сложна и небезопасна.
Впоследние годы автором методики М.В. Щебеньковым произведена ее модификация. В частности, автор отказывается от отсечения грыжевого мешка
ушейки и производит лишь его ушивание кисетным швом. В случаях, когда имеется значительное расширение внутреннего кольца пахового канала (более 1,5 см), вместе с брюшиной в шов захватывают нижний край поперечной мыш цы живота и пупартову связку, что позволяет выполнить даже пластику внут реннего кольца пахового канала без нарушения целостности брюшины [1].
19.3. Результаты лечения
С 1995 г. в двух клиниках Санкт-Петербургаи Актюбинска выполнено око ло 3000 лапароскопических герниорафии у детей в возрасте от 3 мес до 14 лет.
У больных, оперированных по этой технологии, обычно постельный ре жим длится не более 6—8ч, самостоятельная двигательная активность восста навливается в первые10-12ч после операции. Меньшая травматичность ла пароскопического грыжесечения позволяет свести до минимума назначение анальгетиков в послеоперационном периоде. Длительность пребывания паци ента в стационаре в этих случаях составляет 1 сут. Ближайшие послеопераци онные осложнения (отек мошонки, инфильтраты, гематомы и нагноение раны) после лапароскопической герниорафии встречаются почти в 4 раза реже, чем после традиционных методов [1].
Рецидивы, как и при классическом грыжесечении, возможны в тех случа ях, когда в кисетный шов захватываются не все стенки грыжевого мешка либо когда используется неадекватный шовный материал. Применение лапароско пической герниорафии позволяет избежать таких нежелательных осложнений, как повреждение элементов семенного канатика, атрофия яичка, приобретен-
211
Лапароскопическая хирургия. Специальная часть
ный крипторхизм. Использование эндохирургического обвивного кисетного шва или одиночных швов позволяет предотвратить образование послеопера ционных спаек в зоне внутреннего пахового кольца.
Эти данные подтверждаются сравнительным анализом лапароскопическо го и традиционного методов лечения паховых грыж у детей.
На начальных этапах освоения методики лапароскопического грыжесече ния для выполнения этой операции требуется 35—40мин, но по мере накопле ния опыта время операции сокращается до 15 мин.
19.3.1. Целесообразность лапароскопического вмешательства при паховой грыже
Применению лапароскопической герниорафии у детей посвящены лишь единичные сообщения. При этом в силу ряда объективных причин отношение подавляющего большинства детских хирургов к этому вмешательству остается негативным, а детских эндохирургов — скептическим.
Известно, что причиной паховой грыжи у детей является незаращение ва гинального отростка брюшины, а не слабость пахового канала, как у взрос лых. Поэтому для ее устранения достаточно всего лишь перевязки шейки гры жевого мешка (вагинального отростка брюшины). Пластика пахового канала, лежащая в основе герниорафии у взрослых, у детей практически не выполня ется, поэтому традиционная герниорафия у ребенка — малотравматичная (разрез в паховой области до 3 см длиной), простая (перевязка шейки грыжевого мешка без пластики пахового канала), непродолжительная по времени (10—15мин), надежная операция. Однако при традиционной герниорафии на этапе выделе ния шейки грыжевого мешка не исключена травма элементов семенного кана тика (сосудов яичка и семявыносящего протока), что в последующем может вызвать атрофию яичка и бесплодие. Кроме того, выполняя традиционную герниорафию, хирург не может осмотреть внутреннее кольцо пахового канала с противоположной стороны. Зачастую (до 15% случаев) через некоторое вре мя родители пациента вновь обращаются к хирургу по поводу грыжи, которая появляется на противоположной стороне. Это означает, что уже при первич ном вмешательстве с противоположной стороны имело место незаращение вагинального отростка брюшины, которое со временем привело к образова нию грыжи. В этих случаях возникает необходимость в повторной операции. Лапароскопическая операция лишена этих недостатков. Она позволяет выя вить незаращение вагинального отростка уже при первой операции и выпол нить одномоментную радикальную коррекцию этой патологии.
Что касается последней модификации лапароскопической герниорафии, предусматривающей лишь ушивание шейки грыжевого мешка без его отсече ния, то она выгодно отличается от предыдущей простотой и безопасностью. Вместе с тем она не включает в себя все этапы классической операции по Дюамелю и требует тщательной проверки временем. Поскольку методика пред полагает лишь перевязку грыжевого мешка у шейки и не предусматривает его отсечение, это приводит к образованию остаточной изолированной серозной полости, представленной дистальным отделом грыжевого мешка. Наличие та-
Паховая грыжа
кой полости закономерно должно приводить к развитию изолированной во дянки яичка или кисты семенного канатика, однако ни в одном из 3000 случа ев применения этой методики и наблюдения за отдаленными результатами в течение 3 лет такого осложнения не возникло.
Достоинства лапароскопической герниорафии:
1. Лапароскопическая герниорафия у детей является малотравматичным и эффективным методом лечения паховых грыж, так как исключает операцион ную травму элементов семенного канатика.
2. Лапароскопический доступ позволяет выявить незаращение вагиналь ного отростка с контралатеральной стороны и одномоментно произвести дву стороннюю лапароскопическую герниорафию.
Литература
1. Котлобовский В.И. Тусупкалиев А.Б., Дженалаев Б.К. и др.Лапароскопи ческое лечение паховых грыж у детей // Детская хирургия и педиатрия Казах стана. - 2000. - № 3. - С. 7-11.
2.Саблин Е.С. Незаращение влагалищного отростка брюшины у детей и его лапароскопическая коррекция: Автореф. дис. ... канд. мед. наук. — Архан гельск, 1999.
3.Щебеньков М.В. Лапароскопическая герниорафия у детей // Эндоскоп, хир. - 1995. - № 4. - С.7-9.
4.Щебеньков М.В. Преимущества лапароскопической паховой герниора фии у детей // Вестн. хир. - 1997. - Т. 156, № 1. - С.94-96.
5.Esposito С, Montupet P. Laparoscopic treatment of recurrent hernia in children // Pediatr. Surg. Int. - 1998. - Vol. 14, No. 3. - P.182-184.
6. Montupet P., Esposito С | Laparoscopic treatment of congenital inquinal hernia |
in children // J. Pediatr. Surg. | - 1999. - Vol. 34, No. 3. - P. 420-423. |
7.Schier F. Laparoscopic surgery of inquinal hernias in children — initial experience // J. Pediatr. Suig. - 2000. - Vol. 35, No. 9. - P.1331-1335.
ГЛАВА 20. ВРОЖДЕННЫЙ ПИЛОРОСТЕНОЗ
20Л. Общие сведения
При врожденном пилоростенозе наблюдается нарушение проходимости пилорического отдела желудка вследствие гипертрофии сфинктера приврат ника (пилорический сфинктер). Частота пилоростеноза составляет 0,5—3на 1000 новорожденных. У детей в возрасте до 3 мес пилоростеноз занимает пер вое место по частоте среди других форм кишечной непроходимости. У маль чиков это заболевание встречается в 5 раз чаще, чем у девочек.
Классификация. С эндоскопической точки зрения (по данным фиброэзофагогастродуоденоскопии) врожденный пилоростеноз подразделяется на во ронкообразный, выбухающий и несформированный. По клиническому тече нию различают три формы заболевания: острую, подострую и компенсиро ванную.
Этиология и патогенез. В настоящее время доказана врожденная природа заболевания. Высказывается предположение о генетической предрасположен ности к развитию этого порока. Относительный риск появления пилоростено за среди родственников достаточно высок, причем выше у сыновей больных, что свидетельствует о частичной зависимости наследования порока от пола. При этом пороке развития возникают нарушения морфологических структур пилорического отдела желудка (гистохимические расстройства мышечных во локон и нервных элементов).
20.1.1. Особенности традиционной диагностики и лечения
Клиническая картина и диагностика. При типичной клинической картине первые признаки пилоростеноза появляются в конце 2-й — начале 3-й недели жизни ребенка. Основным симптомом является рвота «фонтаном», возникаю щая между кормлениями. Рвотные массы имеют застойный характер и содер жат створоженное молоко с кислым запахом. Постепенно рвота становится ред кой, но более обильной, с примесью крови. Количество рвотных масс превы шает объем пищи, полученной в предыдущее кормление. Ребенок начинает терять
вмассе, и в возрасте 2—2,5мес она может быть ниже, чем при рождении. При острой форме заболевания симптоматика развивается быстро, бурно,
втечение недели. Ребенок не прибавляет или теряет в массе, преобладают симптомы острой дегидратации и метаболических нарушений. Под острая форма развивается постепенно, не сопровождаясь выраженными метаболическими и водно-электролитныминарушениями.
Для установления диагноза важное значение имеют анамнез, клинические данные и данные дополнительных исследований (рентгенологическое или эн доскопическое). При обследовании больного обращают на себя внимание сим птомы гипотрофии и эксикоза. Осмотр живота позволяет выявить вздутие в эпигастральной области и усиленную перистальтику в виде симптома «песоч ных часов». Этот симптом более четко определяется после кормления и про воцируется поверхностной легкой пальпацией в эпигастральной зоне. В ряде
Врожиенпьш nujiupuvrnenuj
случаев можно прощупать привратник, который утолщен за счет гипертрофии мышечного слоя.
В последние годы для диагностики пилоростеноза преимущественно ис пользуют фиброгастродуоденоскопию. Эндоскопическая картина заболевания характеризуется наличием утолщенных ригидных складок, пролабирующих в антрум, значительным сужением или полным отсутствием просвета пилорического канала. При инсуффляции воздуха отверстие привратника не расправ ляется, складки не меняют форму. В отличие от пилоростеноза при пилороспазме в ответ на инсуффляцию воздуха можно наблюдать полное раскрытие сфинктера привратника.
Лечение. Применяемый традиционный метод лечения этого заболевания — пилоромиотомия поFredet—Ramstedt,впервые выполненная в 1912 г. — до на стоящего времени остается операцией выбора. Это и понятно, поскольку она технически проста, достаточно малоинвазивна, радикальна. Кроме того, ново рожденные хорошо ее переносят. Тем не менее развитие эндохирургических технологий поставило вопрос о возможности и целесообразности выполнения лапароскопической пилоромиотомии.
20.2. Лапароскопическая пилоромиотомия
Вмае 1990 г. J. Alain и D. Grousseau впервые выполнили лапароскопичес кую пилоромиотомию у ребенка с врожденным пилоростенозом [5]. В даль нейшем по мере накопления опыта и тщательного изучения отдаленных ре зультатов этих операций авторы убедились в преимуществах лапароскопичес кого доступа при лечении данного заболевания [3, 4, 6, 7].
Вотечественной и зарубежной литературе последних лет имеются единич ные сообщения об успешном выполнении лапароскопической пилоромиото мии [1, 2, 8, 9], поэтому данный вопрос еще требует тщательного изучения.
Показания. Острая, подострая и компенсированная формы заболевания.Противопоказания. Врожденные пороки сердца и легочные аномалии.
20.2.1. Методика лапароскопической пилоромиотомии
Для успешного выполнения лапароскопической пилоромиотомии необхо димо иметь специальные инструменты: атравматическии зажим, пилоротом и диссектор. В качестве атравматического зажима можно использовать кишеч ный зажим с широкой, длинной и мягкой рабочей частью. Можно также ис пользовать обхватывающий атравматическии зажим, применяемый для захва та маточной трубы. Устройство этих инструментов позволяет надежно фикси ровать привратник во время манипуляции, не вызывая при этом повреждений тканей привратника. Пилоротом — это эндоскопический скальпель с регули руемой либо фиксированной длиной рабочей части лезвия. По нашему мне нию, эта длина должна составлять 2 мм. Такая длина рабочей части лезвия позволяет выполнить серомиотомию на достаточную глубину и при этом не повредить слизистую кишечной трубки. Для разведения мышечной ткани ги пертрофированного привратника используют диссекторы. Наиболее удобным,

Лапароскопическая хирургия. Специальная часть
по нашему мнению, является диссектор с тонкими кончиками и широкой рабочей частью инструмента. Тонкие кончики позволяют ввести рабочую часть инструмента в сделанный пилоротомом разрез, широкие «челюсти» предотв ращают разволокнение тканей привратника при их разведении. Иногда требу
| ется произвести гемостаз, для чего ис | |
| пользуют биполярные инструменты: | |
| биполярный пинцет или узкогубый ко | |
| агулятор. | |
| Предоперационная подготовка боль | |
| ных для проведения лапароскопической | |
| пилоромиотомии не отличается от та | |
| ковой при традиционной пилоротомии | |
| и заключается в коррекции водно-со | |
| левого обмена, а иногда и нарушенных | |
| функций организма. В желудок устанав | |
| ливают зонд, производят катетеризацию | |
| мочевого пузыря. Наркоз эндотрахеаль- | |
| ный. Операционная бригада состоит из | |
| хирурга, операционной сестры и ассис | |
| тента — оператора видеокамеры. Рас | |
| положение членов операционной бри | |
| гады показано на рис. 20-1. | |
Рис. 20-1.Схема расположения оборудования и | После обработки операционного | |
операционной бригады при выполнении лапарос | поля создают пневмоперитонеум. В | |
копической пилоромиотомии. | брюшную полость целесообразно по | |
| ||
| давать С02 , подогретый до 37 °С. Ско | |
| рость подачи газа не должна превы | |
| шать 0,5—1л/мин. Рабочее давление | |
| газа в брюшной полости должно быть | |
| в пределах 5—8мм рт. ст. | |
| После создания пневмоперитоне- | |
| ума в брюшную полость вводят теле | |
| скоп (3 или 5 мм, 30°) с подключен | |
| ной к нему видеокамерой. Далее под | |
| контролем изображения на мониторе | |
| в брюшную полость вводят два 3- или | |
| 5,5-миллиметровыхманипуляционных | |
| троакара. Первый — в правой под | |
| вздошной области в точке Мак-Бер- | |
| нея для атравматического зажима, с | |
| помощью которого осуществляют фик | |
Рис. 20-2.Схема расположения троакаров при | сацию пилоруса. Второй, рабочий, тро | |
акар вводят в левом подреберье на 2 | ||
лапароскопической пилоромиотомии: 1 - 5,5 мм | см ниже края реберной дуги по пере- | |
троакар; 2 - 5,5 мм или 3 мм троакар; 3 - 5,5 мм | ||
днеаксиллярной линии. Через него | ||
или 3 мм троакар; 4 - 5,5 мм троакар. |
|
| Врожденный пилоростент |
вводят основные рабочие инструмен |
| |
ты: пилоротом и диссектор (рис. 20-2). |
| |
На первом | этапе вмешательства |
|
уточняют диагноз. При его подтверж |
| |
дении с помощью пилоротома в бес |
| |
сосудистой зоне по переднебоковой |
| |
поверхности | гипертрофированного |
|
привратника вдоль его оси производят |
| |
серомиотомию. Глубина производимо |
| |
го разреза 2 мм, длина около 20 мм, |
| |
направление разреза — от двенадцати |
| |
перстной кишки к желудку. После это |
| |
го с помощью диссектора разводят ги | Рис. 20-3.Серомиотомия и диссекция гиперт | |
пертрофированный мышечный слой до | ||
слизистой, которая при этом пролаби- | рофированного мышечного слоя привратника. | |
| ||
рует в рану (рис. 20-3).При необходи мости производят гемостаз биполярным пинцетом или узкогубыми биполяр
ными щипцами. В случае необходимости для контроля на герметичность сли зистой через назогастральный зонд вводят раствор метиленового синего. После этого под контролем изображения извлекают троакары и производят десуффляцию газа. Кожные ранки ушивают узловыми швами.
Послеоперационное лечение не отличается от такового при открытой пи лоромиотомии. Дробное кормление начинают через 4 ч после оперативного вмешательства.
20.3. Результаты лечения
По данным литературы и нашим собственным наблюдениям, послеопе рационный период после выполнения лапароскопической пилоромиотомии протекает легче, чем после традиционной операции. В ближайшем и отда ленном периодах после оперативного вмешательства, как правило, не отме чается каких-либоосложнений, дети развиваются нормально. Основным пре имуществом применения лапароскопической технологии является отличный косметический результат благодаря небольшому разрезу и отсутствию необ ходимости в использовании троакаров больших диаметров. Длительность ла пароскопической пилоромиотомии не больше традиционной. Стоимость ле чения обоими методами одинакова. Несмотря на отсутствие больших серий ных наблюдений, некоторые хирурги, использующие традиционный доступ Для пилоромиотомии, отмечают повышенное число инфекционных ослож нений, связанных с операционной раной. Первые результаты лапароскопи ческой пилоромиотомии обнадеживают. Они позволяют предположить, что по мере развития эндохирургических технологий лапароскопический метод может стать серьезным конкурентом традиционной пилоротомии в лечении врожденного пилоростеноза.
studfiles.net
ПУПОЧНЫЕ ГРЫЖИ у ДЕТЕЙ
Хирургия грыж живота ¦ Пупочные грыжи у детей
На момент рождения у каждого ребёнка в том месте, где со временем формируется пупок, в мышечном слое передней брюшной стенки можно наблюдать небольшое отверстие, через которое кровеносные сосуды в составе пуповины во внутриутробном периоде развития проходили к плаценте. Вскоре (обычно на протяжении первого месяца), эти сосуды облитерируются, пупочное кольцо стягивается, покрываясь рубцовой тканью и закрываясь, как правило, в течение первого года жизни, хотя в некоторых случаях данный процесс может затянуться и до четырёх лет.
Если отверстие сохраняется дольше, врачи рекомендуют провести соответствующую операцию по его устранению, чтобы предупредить возникновение умбиликальной (пупочной) грыжи, которая, по сути, представляет собой незавершённый естественный процесс и проявляется выпячиванием на передней брюшной стенке, исходящим из пупка и имеющим округлую или овальную форму. Содержимым грыжевого мешка здесь чаще всего становятся петли кишечника и/или большой сальник.
В возникновении пупочных грыж играют роль наследственные факторы, в частности, предрасположенность к слабости мышц брюшного пресса. Если у одного из родителей ребёнка была/есть пупочная грыжа, довольно велика вероятность её появления и у малыша. Кроме этого, развитию данной патологии способствуют недоношенность, осложнённое течение беременности, какие-либо врождённые аномалии соединительной ткани, тяжёлые соматические заболевания, рахит, а также повышение внутрибрюшного давления на фоне постоянного крика, метеоризма (повышенного газообразования в кишечнике) и частых запоров.
Грыжа у детей может быть с горошину, а может достигать размеров крупной сливы. Иногда сопровождается болевыми ощущениями, хотя в основном больше беспокоит родителей, чем самого ребёнка. Даже большое выпячивание в подавляющем большинстве случаев не вызывает у малыша неприятных ощущений. На ощупь образование, как правило, похоже на воздушный шарик и при надавливании на него довольно легко уходит вовнутрь с характерным булькающим звуком. Выпячивание увеличивается при кашле и плаче ребёнка, а в горизонтальном положении исчезает, что указывает на его вправимость.
Устранять пупочную грыжу необходимо - в будущем это поможет предупредить возникновение ряда негативных последствий - никогда нельзя забывать о том, что грыжи любой, в том числе и этой, локализации могут ущемляться, что чревато некрозом (омертвением) повреждённых участков кишечника и развитием перитонита. Ребёнок в такой ситуации становится раздражительным, не хочет принимать пищу, у него может быть рвота, само грыжевое выпячивание становится на ощупь плотным и болезненным. Вправлять ущемлённую пупочную грыжу самостоятельно категорически запрещается, необходимо в кратчайшие сроки обратиться к хирургу.
Показанием к плановому оперативному вмешательству служит пупочная грыжа в пяти-шестилетнем и более старшем возрасте. До этого операцию обычно выполняют либо ввиду наличия грыжевых ворот больших размеров (более двух сантиметров), либо в ургентном порядке при ущемлении или других осложнениях.
Для повышения общего тонуса организма и укрепления брюшного пресса в плане профилактики возникновения пупочной грыжи специалисты рекомендуют выкладывать малыша перед кормлением на десять-пятнадцать минут на живот два-четыре раза в день на ровную и твёрдую поверхность и делать массаж животика вокруг области пупка: тёплыми пальцами либо ребром ладони по ходу часовой стрелки (пять-десять лёгких круговых движений). Массаж повторяют несколько раз в день перед едой.
(495) 506-61-01 - где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
www.rusmedserv.com
Как удаляют паховую грыжу у детей?
Передняя брюшная стенка у детей – наиболее распространенное место локализации грыж. Наверняка, любому родителю знакома ситуация, когда после рождения у ребенка появляется небольшая шишка в области живота. Давно медицина занимается разработкой диагностики и методов лечения данной патологии. Сегодня всемирная паутина переполнена информацией о характере заболевания и о способах лечения паховых грыж, как традиционных, так и нетрадиционных. Кроме этого, на сайтах можно посмотреть, как выглядит паховая грыжа у ребенка, фото различных ее видов, и понять, насколько патология опасна.
Однако специалистов до сих пор удивляет неспешность родителей вести свое чадо на консультацию. Количество поздних обращений к врачу зашкаливает, и, таким образом, запущенность патологии не дает уверенности в успешности будущего лечения. Процент поступающих маленьких пациентов с осложнением паховой грыжи дает право констатировать, что родители “тянут до последнего”, не думая о последствиях.
Что такое паховая грыжа
Паховая грыжа является выпадением внутренних органов в паховый канал. По классификации грыжи разделяются на врожденные и приобретенные, прямые и косые, ущемленные и не ущемленные. У детей мужского пола чаще всего наблюдаются врожденные косые паховые грыжи. Это связано с физиологическим опущением яичка и формированием «изъяна» в паховом канале.
Специалистов часто вводит в недоумение, а может и возмущение, тот факт, что паховые грыжи у детей предпочитают лечить различными народными средствами, заговорами бабок, молитвами и пр. А ведь это заведомо совершенно неэффективные методы. В то время, когда мамы и папы надеются на выздоровление малыша, возможное осложнение, в виде защемления паховой грыжи, несет чрезвычайную и смертельную опасность!
Паховая грыжа у детей: общая информация для родителей
Грыжа – патологическое образование, возникающее в разных анатомических участках тела. Патология имеет грыжевой мешок, содержимое и ворота. Поговорим о паховых грыжах, которые на сегодняшний день наиболее распространены у детей.
Свое название паховая грыжа получила от наименования места своей локализации. Выпячивание в паховой области встречается у 5% детей и, прежде всего, недоношенные дети находятся в группе риска. Нарушение соединительной ткани может наблюдаться у многих младенцев, в том числе в комбинации с пороками развития нервной и ортопедической сферы.
Что касается соотношения патологии между мальчиками и девочками, то здесь нельзя назвать точные данные. Большинство специалистов приводят соотношение от 3:1 до 10:1. Как видно, мальчики более подвержены патологии, ввиду особого строения организма.
Нередко паховые грыжи сочетаются с задержкой опускания яичка. Таким образом, опущение яичек в мошонку может провоцировать процесс образования грыжи. Более 50% мальчиков страдают правосторонней патологией, а всего 10% - левосторонней. Иногда паховую грыжу у мальчиков принимают за водянку оболочек яичек (заболевание, при котором мошонка увеличивается в размерах из-за избыточного накопления жидкости, окружающей яички). Вот почему самостоятельное лечение данной патологии категорически запрещено.
Но не стоит забывать, что паховая грыжа встречается также и у девочек. Для них она особенно опасна, так как только развивающиеся яичники могут быть сдавлены и это чревато их гибелью. Локализация грыж у девочек наблюдается, в основном, с обеих сторон.
Как возникает грыжа?
Основная и решающая роль в образовании паховых грыж у детей отводится вагинальному отростку, который формируется еще внутриутробно. Уже с 12 недель развития плода он напоминает выпячивание в паховую область. Задача отростка, например у мальчиков, – опущение яичек в мошонку. После этого, с помощью гормонов, вагинальный отросток зарастает, однако нарушение этого процесса ведет к развитию паховых грыж, водянки яичка или других патологий.
Если в вагинальный отросток попадает часть брюшины, сальника или яичника (у девочек), то это в большинстве случаев ведет к появлению грыжи. Как видно, отросток исполняет роль грыжевого мешка, по задней стенке которого проходят важные органы, как у девочек, так и у мальчиков.
Признаки паховой грыжи
Основной симптом паховой грыжи у детей – это образование выпячивания, которое уменьшается или исчезать в горизонтальном положении тела. Пахово-мошоночная грыжа характерна распространением выпячивания до дна мошонки. Такой вид грыжи у детей часто виден при беспокойстве или смехе, физической нагрузке и плаче.
Если ощупать это выпячивание, можно установить, что оно имеет эластичную форму, легко вправляется в брюшную полость и не вызывает болезненных и неприятных ощущений у ребенка, если она не ущемлена. Часто грыжа имеет овальную или округлую форму. Если при ощупывании ребенок чувствует болезненность, следует срочно обратиться к врачу. Возможно, это ущемленная грыжа.
Паховая грыжа у детей: что нужно знать об осложнении?
Несмотря на кажущуюся безопасность паховых грыж у детей, они могут сыграть злую шутку в жизни ребенка. Ущемление – это осложнение, когда возникает резкое нарушение кровообращения с омертвлением тканей и внутренних органов. Обычно такое явление наблюдается у детей до года. Оно развивается постепенно с нарастающим отеком содержимого мешка и нарушением венозного и лимфатического оттока. У мальчиков может ущемиться часть сальника или кишки, а у девочек – маточная труба, кишечник или яичник.
Сдавление мешка приводит к резкому прекращению подачи артериальной крови и некротизации тканей. Это, в свою очередь, ведет к воспалению брюшины (перитониту), что может привести к летальным последствиям.
Наиболее чувствительны и уязвимы к ущемлению - девочки. Даже кратковременное нарушение кровоснабжения может привести к некротизации органа. В дальнейшем это вызывает репродуктивные проблемы и бесплодие.
Если в стационар поступает мальчик с ущемлением и без симптомов сдавления грыжи, то такое состояние можно разрешить консервативным путем, который будет иметь расслабляющий и противоотечный эффект, а также возможно осторожное вправление грыжевого содержимого.
После улучшения состояния ребенка после вправления паховой грыжи рекомендуется плановое оперативное мероприятие. Однако надолго откладывать вмешательство не стоит, ведь осложнение может повториться и протекать уже не так благоприятно. Повторяющиеся ущемления пазовых грыж у мальчиков затрудняет хирургическое вмешательство ввиду того, что происходит сращение между грыжевым мешком и семенным канатиком.
Важно!
В случае изменения в состоянии ребенка (беспокойство, боль, рвота, повышение температуры) в сочетании с уплотнением и покраснением области паховой грыжи, рекомендуется немедленно вызывать врача! И пока паховая грыжа, фото которой часто ищут родители в интернете для визуального сравнения, не дала осложнений, необходимо записаться на прием к хирургу!
Лечение паховых грыж у детей
Для лечения паховых грыж у детей до 5 лет, если нет ущемления, применяется консервативная тактика. Она заключается в постоянном ношении специальных бандажей. Если после 5 лет не произошло выздоровления, в таком случае проводится удаление паховой грыжи.
Паховая грыжа у детей, операция
Суть удаления паховой грыжи у детей при отсутствии осложнений состоит в создании разреза тканей над грыжей, ее выделении и вправлении содержимого грыжевого мешка в брюшную полость. Далее удаляют сам грыжевой мешок и восстанавливают дефект брюшной стенки. Существует множество модификаций данной операции, но основные этапы в них неизменны.
При ущемлении паховой грыжи у детей операция должна проводиться немедленно независимо от возраста ребенка. Консервативное лечение ущемленных паховых грыж (грелка на живот, теплая ванна) может быть приемлемым только в течение первых 8-12 часов у недоношенных и ослабленных детей. В случае его неэффективности также выполняется операция.
Операция по удалению паховой грыжи у девочек проще из-за анатомических особенностей. В ходе экстренных операций при ущемлении сначала оценивается состояние сдавленного органа. Если кровообращение нарушено, проходит комплекс мероприятий по возобновлению питания и жизнеспособности в нем. В случае признаков некротизации орган удаляют полностью или частично.
Осложнения после операции
Грыжесечение – процедура, которая требует от специалиста огромного мастерства и опыта, а операция у маленьких детей - особенно ответственна. От рук хирурга зависит успех вмешательства и послеоперационный период ребенка. Осложнения бывают крайне редко, поскольку грыжесечение проводятся только опытными хирургами. Однако могут быть некоторые явления в раннем периоде после вмешательства:
-
Гематома
-
Отек
-
Кровоизлияния в области раны
-
Повреждение мочевого пузыря
-
Ранение петли кишечника
-
Кровотечение из сальника
На более поздних сроках могут случаться рецидивы. Повтор грыжи может быть, как следствие неграмотной работы хирурга. В ходе операции допускаются ошибки, например, неправильная обработка шейки грыжевого мешка или ушивание неподходящим шовным материалом. При больших размерах грыжи с деформированным паховым каналом рецидив заболевания более предсказуем. Это случается, в основном, у недоношенных младенцев и детей до 6 месяцев с большими грыжами.
К более отдаленным осложнениям можно отнести повреждения семявыносящего протока у мальчиков. В будущем это может отразиться на проходимости семени и привести к бесплодию. После операции у девочек наблюдается перемещение яичника в паховый канал.
Паховая грыжа: как подготовиться и перенести операцию ребенку?
Сегодня современные методы хирургического разрешения заболевания и их результаты убеждают в том, что каждый ребенок положительно переносит лечение патологии. Малотравматичная техника проведения операции позволяет провести лечение быстро и без особых осложнений.
В клинике ребенку создаются все необходимые условия для подготовки к процедуре. Накануне вмешательства с малышом проводит беседу педиатр, выясняет у родителей перенесенные заболевания, осматривает и назначает дополнительные анализы. Если ребенок находится на учете у врача невролога или кардиолога, то потребуется заключение о возможности проведения грыжесечения.
Паховая грыжа у детей: реабилитация
Восстановление после удаления грыжи приходит быстро. В первые дни потребуется от родителей внимательное отношение к ребенку и контроль чистоты повязки. Если перевязки проводятся в стационаре, то необходимо строго соблюдать правила и не пропускать визит к врачу. Спустя 1-2 дня малыш может посещать школу или детский садик, однако следует исключить физические нагрузки и упражнения на 2-3 недели.
Мочить операционную рану запрещается, чтобы не вызвать инфицирование, однако через 5-7 дней, когда шов заживет, можно принимать водные процедуры полностью. При появлении покраснения, припухания или нагноения раны следует срочно обратиться к врачу!
Паховая грыжа у детей: цена операции
Стоимость вмешательства зависит от объема оперативных действий, клиники и авторитетности пластического хирурга. Также цена зависит и от того, плановая ли операция, или экстренная. Возраст ребенка и пол могут также учитываться при обчислении медицинской услуги.
За подробной информацией можно обратиться в клинику, однако только визит родителей с ребенком на консультацию позволит определить точную стоимость процедуры и не допустить развития нежелательных осложнений.
Вас интересуют методы удаления паховой грыжи у детей в СПб и цены на них, задайте свои вопросы опытному пластическому хирургу – Андриевскому Андрею Николаевичу. Для этого просто напишите письмо на почту [email protected] или воспользуйтесь формой обратной связи.
Кроме того, Вы можете договориться о консультации, позвонив Андрею Николаевичу по телефону (921) 946-53-20. Он обязательно поможет Вам!
Записаться на прием:
Задать вопросplastiksurgery98.ru
классификация, симптомы, причины, осложнения, лечение
Автор статьи: Надежда Николаевна Бедренная грыжа у детей – заболевание, при котором такие органы брюшной полости, как кишечник и большой сальник, выходят за переднюю брюшную стенку. Они проходят через бедренный канал, поэтому проявляются в виде выпячивания, схожего с появлением опухоли. При этом недуге наблюдаются боли в области бедра, особенно они сильны во время выполнения физических упражнений.
Бедренная грыжа у детей – заболевание, при котором такие органы брюшной полости, как кишечник и большой сальник, выходят за переднюю брюшную стенку. Они проходят через бедренный канал, поэтому проявляются в виде выпячивания, схожего с появлением опухоли. При этом недуге наблюдаются боли в области бедра, особенно они сильны во время выполнения физических упражнений.
Чаще всего эта редкая разновидность грыж встречается у девочек. Это обусловлено неправильным строением их бедренного канала. Из особенностей заболевания можно выделить то, что они опухоли не бывают больших размеров, они склонны к ущемлению, могут быть удалены только после оперативного вмешательства.
Классификация грыж
По типу локализации и распространения грыжи могут быть:
- Двусторонними;
- Односторонними.
По типу клинической картины их можно поделить:
- На вправимые дефекты, при которых грыжевой мешок с легкостью возвращается в бедренную полость;
- Невправимые дефекты, которые не поддаются вправлению;
- Ущемленные дефекты, которые могут привести к опасным осложнениям, таким как гангрена кишки или перитонит.
Симптомы
Симптомы бедренной грыжи у детей:
- Появляется эластическая выпуклость над паховой складкой бедра;
- Ощущение дискомфорта в паху;
- Боль, которая усиливается при поднятии тяжестей или напряжении мышц;
- Первыми признаками может послужить тошнота, рвота. Они говорят о том, что органы брюшной полости были ущемлены.
Все эти симптомы являются показаниями, означающими необходимость проведения экстренной операции.
Причины и факторы, влияющие на болезнь
Фото: грыжевый мешок
Бедренная грыжа может быть врожденной и приобретенной из-за действия определенных причин и факторов. К ним относится:
- Потеря веса;
- Травмированная брюшная стенка;
- Частые и многочисленные беременности;
- Ситуации, связанные с повышением давления внутри брюшной полости. Это затрудненное мочеиспускание, запоры, затяжные и сложные роды, длительный кашель.
Также к причинам можно отнести проблемы с иннервацией брюшных стенок и вывихи бедра.
Течение болезни
Грыжевый мешок развивается постепенно. Изначально в этом месте начинают появляться боли после тяжелых физических упражнений и нагрузок. В начале болезни болевые ощущения практически не беспокоят, но со временем начинают проявляться все сильнее, в тяжелых случаях могут мешать двигаться.
Спустя небольшой промежуток времени в области паховой складки и бедра начинает выделяться выпячивание, которое становится больше во время совершения нагрузок, но перестает нарастать в состоянии покоя.
Через определенный период образование значительно увеличивается, у него проявляется овальная или круглая форма. Часто грыжа отсоединяется от брюшной полости.
Осложнения
К возможным осложнениям относится:
- Ущемление грыжевого мешка – сдавливание того, что находится в грыжевом мешке;
- Воспалительный процесс на грыже – зачастую проявляется из-за воспаления органа, расположенного в грыжевом мешке;
- Копростаз – начинается при застое каловых масс в толстой кишке.
Лечение натяжной методикой
Лечение бедренной грыжи у детей может проходить по одной из двух методик:
- Натяжной способ, основная суть которого заключается в изменении анатомического строения бедренного канала путем наложения швов;
- Ненатяжной способ, который основывается на применение специальных протезов, чтобы закрыть бедренный канал и изменить направление натяжения тканей.
Методика под номером один основывается на двух вариантах осуществления. Первый предусматривает проведение манипуляций около бедренного канала. Второй вариант основывается на введении грыжевого мешка в паховую область.
Среди этих методик большой популярностью пользуется операция, разработанная Бассини, суть которой заключена в совершении разреза, параллельного грыже, чуть ниже пупартовой связки над ней. Затем необходимо сшить резекции грыжесечения и самого выпячивания несколькими швами. Следующим рядом швов соединить фасцию и серповидный край бедра. Таким образом, удастся ликвидировать наружное отверстие канала.
Следующей операцией, которая пользуется такой же популярностью, является метод Руджи-Парлавченко. Он выполняется вскрытием пахового канала, разрезом поперечной фасции. При этом хирург должен отодвинуть жировую клетчатку, выделить грыжевую припухлость и вывести её из канала, в котором она располагался. Все это выполняется в соответствии с технологий грыжесечения.
И паховая, и бедренная операция предусматривают закрытие грыжевых ворот методом сшивания поперечной и внутренней мышцы с фасцией к паховым связкам. При этом реконструируется передняя стенка пахового канала с помощью дупликатуры апоневроза мышцы живота.
Лечение ненатяжной методикой
Фото: ненатяжной метод операции
Вторая категория способов – ненатяжные. Они основываюься на применении синтетических сеток и тканей, которые смогут закрыть бедренный канал. Это позволит исключить натяжение тканей по шву или стягивание краев бедренной области. Имплантаты, предназначенные для этого, обладают формой «кнопки». Её кончик необходимо ввести в канальный просвет, чтобы обтурировать его. Плоской частью приспособления нужно закрыть отверстие бедренного канала.
Операции с такой методикой могут быть выполнены традиционным доступом или использованием специальной техники, осуществляющей свою деятельность через проколы небольшого размера.
Принципиальных различий при этом не наблюдается, так как в любом случае речь идет о герниопластике. Однако преимущества лапароскопического подхода очевидны:
- Минимальный уровень травматичности;
- Полное отсутствие риска возникновения и развития послеоперационных грыж на месте раны;
- Легкое протекание реабилитационного и восстановительного периода;
- После проколов рубцы практически незаметны.
Безоперационные методики
Сразу стоит отметить, что безоперационные способы не помогают избавиться от бедренной грыжи!
Фото: бандаж для грыжи
Они лишь замедляют её развитие, если проведение операции на данный момент времени невозможно. Особенно этот касается школьников, которым 7, 8, 9 лет.
Безоперационные методики также способы привести к негативным последствиям, так как они ослабляют мышцы, увеличивая количество манипуляций, которые необходимо будет провести во время операции.
К безоперационным методикам относится ношение бандажа или корсета. Они состоят из упругих материалов, которые оборудованы карманами и дополнительными лямками с встроенными замками.
Это необходимо для плотного прилегания пелотов к грыже, обладает эргономичной формой. Корсажи способны обеспечить надежную фиксацию, могут предотвратить выход грыжевого мешка. Бандажи и корсажи могут применяться при односторонних и двухсторонних бедренных грыжах.
Профилактические меры
При склонности к факторам, описанным выше, или наследственной вероятности заболевания, а также после операции и избавления от грыжевого мешка, необходимо придерживаться профилактических мер. Их действие направлено на предотвращение развития грыжевого мешка, оптимальное функционирование всех косых мышц, паховой области и брюшной полости. К таким мерам относится:
- Использование бандажа несколько дней в неделю. Дети постоянно находятся в движении, поэтому носка корсета им придется не по душе. Однако это обязательное условие, если у него имеется наследственная предрасположенность. Надевать бандаж можно во время школьных занятий;
- Правильное питание. Иногда фактором, приводящим к развитию грыжевого мешка, является неправильный рацион;
- Самостоятельная тренировка мышц живота. Нередко именно это приводит к образованию выпячивания. Детям рекомендуется обязательно согласовывать упражнения с тренерами или учителями физкультуры, чтобы не навредить своему организму;
- При заболеваниях желудка, кишечника или мочевыводящих органов необходимо сразу же приступить к лечению. В противном случае это может привести к осложнениям.
Бедренная грыжа у детей – заболевание, по отношению к которому сразу же требуется принимать экстренные меры помощи и лечения. Только так можно предотвратить дальнейшее развитие грыжевого мешка.
ПОХОЖИЕ СТАТЬИ: ПОДЕЛИТЕСЬ С ДРУГИМИ ЕСЛИ ВАМ ПОНРАВИЛАСЬ ДАННАЯ СТАТЬЯgryzhi-net.ru










