Герниопластика: суть, виды, показания, варианты операции, реабилитация. Грыжесечение по шпицы
Грыжесечение по шпицы у детей
Пупочные грыжи у детей
Пупочная грыжа — внешняя грыжа, возникающая в результате незаращение пупочного кольца.
Патогенез пупочных грыж
К проявлению пупочной грыжи приводят дефекты недостаточно развитой брюшинной фасции, а также слабость верхнего отдела пупочного кольца при повышении внутрибрюшного давления.
Распространенность пупочных грыж
Частота пупочных грыж составляет 12 — 15% от общего количества грыж. Чаще встречается у девушек, развивается до 10-летнего возраста.
ЧТО ГОВОРЯТ ВРАЧИ О ЛЕЧЕНИИ ГРЫЖИ
Доктор медицинских наук, профессор Сафронов Ю.В.Лечебная практика: более 30 лет.
Занимаюсь лечением грыж и больных суставов уже много лет. С уверенностью могу сказать, что любая грыжа поддается лечению всегда, даже в самой глубокой старости.
Наш центр первым в России получил сертифицированный доступ к новейшему препарату для лечения грыжи и болей в суставах. Признаюсь вам, когда я о нем услышал впервые - я просто рассмеялся, поскольку не верил в его эффективность. Но я был поражен, когда мы завершили тестирование - 4 567 человек полностью излечились от своих болячек, это более 94% всех испытуемых. 5.6% почувствовали существенные улучшения, и лишь у 0.4% не было замечено улучшений.
Этот препарат позволяет в кратчайшие сроки, буквально от 4-х дней, забыть о грыже и боли в суставах, и в течение пары месяцев вылечить даже очень сложные случаи. К тому же в рамках федеральной программы каждый житель РФ и СНГ может получить его БЕСПЛАТНО.
Узнать больше>>
Клиника пупочных грыж
Пупочная грыжа проявляется выпячиванием округлой или овальной формы и различных размеров в области пупка. Пупочные грыжи встречаются чаще в верхней части пупочной области.Защемление пупочной грыжи бывает редко; защемления бывает сальник или тонкой кишки. При переходе из горизонтального положения определяется различие пупочного кольца и мышц живота.
Лечение пупочных грыж
Возможно самоизлечение до 2-3 лет жизни ребенка (при развитии мышц брюшного пресса). Консервативное лечение проводится до 6 месяцев, заключается в сближении прямых мышц живота в области пупочного кольца полосками лейкопластыря.Проводится лечебная гимнастика. Оперативное лечение не раньше С лет: при небольших пупочных грыжах — способ Лексера (кисетний шов на апоневроз у линии). Способ Шпиц — полуовалный разрез, узловые швы (шов апоневроза). Способ Сапежко — вскрытие продольный, зашить по типу «сюртучного шва» (2 ряды П-образных швов).
Хирурги в Москве
 Чуйко Григорий Григорьевич 94 отзыва Записаться
Чуйко Григорий Григорьевич 94 отзыва Записаться
Цена: 1500 руб.Специализации: Флебология, Хирургия. Проктология, Эндоскопия.
Чуйко Григорий Григорьевич
Цена приема: 1500 руб.
Будьте осторожны!
Прежде чем читать дальше, хочу вас предостеречь. Большинство средств "лечащих" грыжу, которые рекламируют по телевизору и продают в аптеках - это сплошной развод. Сначала может показаться, что крема и мази помогают, НО на самом деле они лишь убирают симптомы болезни.
Простыми словами, вы покупаете обычное обезболивающее, а болезнь продолжает развиваться переходя в более тяжелую стадию.Обычная грыжа может быть симптомом более серьезных заболеваний:
- Дистрофия мышечной ткани в области ягодиц, бедра и голени;
- Ущемление седалищного нерва;
- Сепс — заражение крови;
- Нарушение тонуса мышечной стенки кровеносных сосудов нижних конечностей;
- Синдром «конского хвоста», приводящий зачастую к парализации нижних конечностей.
Как же быть? - спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения грыжи. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит грыжу - это Artidex.
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по федеральной программе каждый житель РФ и СНГ может получить упаковку Artidex БЕСПЛАТНО!
Чтобы вы не подумали, что вам втюхивают очередной "чудо-крем", я не буду расписывать, какой это действенный препарат... Если интересно, читайте всю информацию о Artidex сами. Вот ссылка на статью.
Записаться на прием 1500 руб.
Сергейко Анатолий Анатольевич 13 отзывов Записаться
Цена: 1700 руб.Специализации: Хирургия. Эндоскопия.
Сергейко Анатолий Анатольевич
Цена приема: 1700 руб.
Записаться на прием 1700 руб.
 Байчорова Земфира Узеировна 87 отзывов Записаться
Байчорова Земфира Узеировна 87 отзывов Записаться
Цена: 1500 руб.Специализации: Хирургия .
Байчорова Земфира Узеировна
Наши читатели пишут
Тема: Вылечила грыжу за 14 дней!
От кого: Людмила С. ([email protected])
Кому: Администрации grizhastop.ru/

Здравствуйте! Меня зовут Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
А вот и моя история
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо... Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази... ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью.
Перейти к статье>>>
Цена приема: 1500 руб.
Записаться на прием 1500 руб.
Операции при грыжах у детей
Наиболее часто у детей встречаются паховые и пупочные грыжи. Бедренные, эпигастральные и другие встречаются реже. Все они лечатся с помощью операции .
Паховая грыжа — один из наиболее частых видов хирургической патологии у грудных детей с «пиком частоты», приходящимся на первые 3 месяца жизни. Частота грыж более высока у недоношенных детей, выживаемость которых резко увеличилась в связи со стремительным развитием реанимации и интенсивной терапии. Прямые грыжи чрезвычайно редки в периоде новорожденности. Практически все паховые грыжи косые (непрямые), и развитие их связано с наличием необлитерированного к моменту рождения влагалищного отростка брюшины. Наиболее частое проявление паховой грыжи — наличие припухлости в паховой области, распространяющейся до дна мошонки. Лечение паховых грыж всегда хирургическое. У грудных и маленьких детей операция при грыже может быть произведена через паховый разрез без каких-либо попыток укрепления париетальной брюшины. У старших детей, однако, в связи со значительной длиной канала желательно «открыть» апоневроз наружной косой мышцы для того, чтобы произвести высокую перевязку мешка. Частота врожденной косой паховой грыжи у доношенных новорожденных составляет 3,5—5%, у недоношенных, соответственно, выше — 9—11%. А у недоношенных с весом при рождении 500—750 г этот показатель увеличивается до 60%. Паховая грыжа чаще встречается у мальчиков. В исследованиях с большим количеством наблюдений сообщается о преобладании мальчиков в соотношении от 5:1 до 10:1. Из всех паховых грыж 60% правосторонние, 25-30% — левосторонние и 10—15% — двусторонние.
Анатомия пахового канала варьирует в зависимости от возраста. У взрослых людей и детей старшего возраста внутреннее и наружное отверстия пахового канала широко разъединены, в то время как у маленьких детей они практически совпадают. У девочек такая же анатомия, не считая отсутствия элементов семенного канатика, которые «замещены» круглой связкой.
Водянка оболочек яичка обычно представляет собой мягкое ненапряженное наполненное жидкостью образование, которое может «просвечивать» в проходящем свете. В большинстве случаев водянка спонтанно исчезает в течение первого года жизни. Если же после первого года она сохраняется, что связано с незаращением влагалищного отростка брюшины, тогда требуется операция. В этом же возрасте проводят и операцию при паховой грыже.
Истории наших читателей
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла... Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье. Всем у кого грыжа - читать обязательно!
Читать статью полностью >>>Бедренные грыжи у детей встречаются очень редко. Диагностика основывается на выявлении припухлости, расположенной ниже наружного отверстия пахового канала, хотя здесь вполне возможна ошибка диагностики, поскольку и родители, и доктора, впервые осматривающие ребенка, обычно расценивают имеющиеся клинические данные как паховую грыжу. В этом и содержится объяснение, почему 50% таких детей ошибочно оперируются по поводу «паховой грыжи», и почему только тогда, когда не обнаружен грыжевой мешок, ревизия бедренной области позволяет выявить истинную патологию и, соответственно, устранить ее. Отверстие бедренного канала, расположенное ниже паховой складки, «пропускает» бедренные вену, артерию и нерв из таза к бедру. Грыжевое отверстие всегда расположено медиально, и мешок, соответственно, находится в тесном контакте с бедренной веной.
Пупочная грыжа является результатом неполного закрытия пупочного кольца. Грыжевой мешок выбухает через дефект. Большинство пупочных грыж имеет тенденцию к самопроизвольному излечению. Учитывая столь благоприятное естественное течение пупочных грыж, показания к операции при пупочной грыжи у детей ограничиваются лишь теми случаями, когда грыжа локализуется над пупком, либо она продолжает определяться в возрасте после 4 лет, а также у тех детей, которые имеют сопутствующую патологию соединительной ткани.
Эпигастральные грыжи (жировые грыжи прямой линии) определяются, как правило, по средней линии передней брюшной стенки. Это обычно небольшие дефекты, через которые пролабирует предбрюшинный жир, что может быть причиной болей в этой области.
Операция при паховой грыже
У маленьких детей при операции по поводу грыжи предпочтителен интубационный наркоз. Однако у недоношенных повышен риск жизнеопасного апноэ после операции, поэтому у детей, родившихся с низким весом, при операциях по поводу паховой грыжи желательна спинальная анестезия, которая сопровождается низкой частотой послеоперационного апноэ. Положение ребенка на операционном столе (с подогревом) на спине. Производят поперечный разрез кожи длиной 1,5 см выше и латеральнее лобкового бугорка (tuberculum pubicum).
Вскрывают подкожную клетчатку и скарповскую фасцию (очень плотную у грудных детей), рассекая ее между зажимами. Ножницами или коагулятором обнажают апоневроз наружной косой мышцы живота и наружное кольцо пахового канала, которое рассекают только у старших детей и подростков.
Наружную семенную фасцию (fascia spermatica externa) и m. Cremaster выделяют по длине канатика.
Грыжевой мешок осторожно отделяют от сосудов. Зажимом захватывают дно мешка.
Мешок рассекают между зажимами и перекручивают, при этом содержимое мешка уходит в брюшную полость. Инструментом-лопаткой отводят сосуды от шейки мешка. Мешок прошивают нитью 4/0 на уровне внутреннего кольца. Часть мешка над лигатурой обычно иссекают. При водянке оболочек яичка дистальную часть мешка широко вскрывают вдоль, опорожняя от жидкости. У девочек операция более проста, поскольку нет риска повреждения сосудов и наружное отверстие пахового канала может быть после иссечения мешка просто ушито.
Подкожные ткани ушивают рассасывающимися отдельными швами 4/0, кожу — непрерывным подкожным швом 5/0. При необходимости рану закрывают наклейкой. В конце операции яичко, как правило подтягивающееся вверх во время операции, опускают в мошонку, чтобы избежать ятрогенного послеоперационного высокого его положения.
Операция при бедренной грыже
Доступ при бедренной грыже изначально такой же, как и при паховой. Делают разрез вдоль паховой складки, рассекают подкожные ткани и скарповскую фасцию, открывая апоневроз наружной косой мышцы живота на уровне наружного кольца пахового канала. Апоневроз рассекают продольно. Паховый канал вскрывают дорсально, рассекая коагулятором прилежащие сухожилия и фасцию поперечной мышцы.
Отводят семенной канатик, чтобы подойти к бедренной области. Находят мешок и выводят его в рану, стараясь не повредить бедренную вену, которая латерально тесно прилежит к мешку. Иногда бывает целесообразно перевязать и рассечь нижние эпигастральные сосуды, чтобы лучше открыть сзади бедренную область.
Мешок вскрывают, убеждаясь, что в нем нет содержимого, прошивают и перевязывают у основания. Дефект суживают, сближая края куперовской и паховой связок 2-3 тонкими нерассасывающимися швами, соблюдая осторожность, чтобы не сдавить бедренные сосуды. Восстанавливают (реконструируют) паховый канал и рану ушивают так же, как при паховой грыже. Операция при бедренной грыже может быть осуществлено и из нижнепахового (infra-inguinal) доступа.
Операция при пупочной грыже
Операцию по поводу пупочной грыжи у детей проводят под общим обезболиванием из полукруглого разреза непосредственно под пупком. Разделяя подкожные ткани, подходят к грыжевому мешку. Выделяют его с двух сторон и подводят под него зажим, после чего вскрывают.
Подтягивая зажимами за края дефекта с обеих сторон, его ушивают отдельными рассасывающимися швами 2/0. Пупок «инвагинируют», фиксируя швом изнутри к подкожным тканям по средней линии. Рану ушивают. На 24 ч накладывают легкую давящую наклейку.
Операция при эпигастральной грыже
Операцию по поводу эпигастральной грыжи у детей проводят в тех случаях, когда имеются грыжевое выпячивание или какие-либо клинические симптомы. Важно обозначить место дефекта до наркоза, поскольку в лежачем положении на операционном столе бывает трудно найти дефект, расположенный вдоль широкой белой линии. Поперечный разрез делают непосредственно над обозначенным предварительно местом грыжевого выпячивания. Жировую ткань, выбухающую через дефект белой линии, иссекают после прошивания. Дефект ушивают отдельными рассасывающимися швами 3/0, кожу — подкожным швом.
ЗАКЛЮЧЕНИЕ
Частота осложнений после плановых операций при грыжах у детей низкая и составляет менее 2%, однако при экстренных операциях по поводу ущемленной грыжи этот показатель колеблется от 8 до 33%. Описаны следующие осложнения после грыжесечения при паховых грыжах.
Гематома — ее образование можно предотвратить, проводя тщательный гемостаз. В редких случаях приходится опорожнять гематому раны, семенного канатика или мошонки.
Раневая инфекция — развивается менее чем в 1% случаев.
Осложнения со стороны половых органов могут развиваться при ущемленных грыжах и обычно связаны со сдавлением сосудов органами, находящимися и ущемленными в грыжевом мешке. Хотя нередко яички выглядят нежизнеспособными у пациентов с ущемленными грыжами, однако реальная частота атрофии яичек низкая, а потому удалять их стоит только при абсолютно явном некрозе.
Резекция кишки. Резецировать кишку при ущемленных грыжах приходится в 3—7% случаев, что влечет за собой дополнительные осложнения, связанные непосредственно с резекцией.
«Ятрогенное» (в результате оперативного вмешательства) высокое положение яичка. требующее последующей орхопексии. Это осложнение относительно редко (немногим более 1%) и возникает после операций, проводимых детям грудного возраста. Связано оно, по-видимому, либо с втяжением яичка в ушиваемые ткани, либо с недостаточным низведением его в мошонку в конце операции.
Рецидив. Частота данного осложнения мала — менее 1%, однако после операций в периоде новорожденности этот показатель повышается до 8%. К факторам, предрасполагающим к рецидиву, относятся наличие в брюшной полости вентрикулоперитонеального шунта, скользящие грыжи, ущемление и заболевания соединительной ткани. Рецидив бывает «прямым» или «непрямым». Непрямой рецидив может быть обусловлен перевязкой мешка на недостаточно высоком уровне, разрывом тонкостенного мешка, несостоятельностью лигатуры у шейки мешка, не обнаруженным во время операции и, соответственно, оставленным мешком или раневой инфекцией. Прямой рецидив обычно связан с врожденной мышечной слабостью или с повреждением задней стенки пахового канала во время операции.
Летальность. В настоящее время летальных исходов при лечении грыж не должно быть.
Полина и мир
Как дети переносят операции по удалению ПГ?
 Пупочная грыжа не вызывает у детей осложнений со здоровьем. Заполнив её, вы будете иметь более чёткое представление об операции по удалению пупочной грыжи у ребёнка. Я согласна, чтобы во время операции по удалению пупочной грыжи мой ребёнок находился под общей анестезией.
Пупочная грыжа не вызывает у детей осложнений со здоровьем. Заполнив её, вы будете иметь более чёткое представление об операции по удалению пупочной грыжи у ребёнка. Я согласна, чтобы во время операции по удалению пупочной грыжи мой ребёнок находился под общей анестезией.
Если диаметр грыжевых ворот больше 1–1,5 сантиметров, хирургическое лечение проводится уже в 3–4 года, так как ПГ такого размера практически никогда не проходят самостоятельно. К счастью, такие осложнения встречаются редко (всего 1 случай на 15 000 детей с данной патологией).Чаще ущемляются небольшие по размерам выпячивания. В обоих случаях ребенок будет жаловаться на появление боли в области пупка. Нередко дети мечутся по комнате, стонут или плачут от боли. При ощупывании выпячивания над пупком боль усилится.
Как дети переносят операции по удалению ПГ?
Именно поэтому, если ребенок начал жаловаться на появление боли в области пупочной грыжи, важно как можно раньше обратиться за медицинской помощью. Обычно хирургическое вмешательство длится 30–40 минут. У более старших детей оно может проводиться под местным обезболиванием, у детей младшего возраста выполняется под общим наркозом.
Лечение пупочной грыжи у детей в медцентре «Медика Менте»
Операция закончена. Необходимость хирургического вмешательства очень тревожит родителей тех детей, которым врач назначил оперативное лечение ПГ. Какой наркоз применяется? Обо всем этом можно узнать, прочитав отзывы родителей, дети которых уже прошли герниопластику. Герниопластика (грыжесечение) – одна из самых распространенных операций в детской хирургии, ее техника хорошо отработана.
Операция по удалению пупочной грыжи у детей: показания, техника проведения, советы для родителей
Местное обезболивание у маленьких детей не используется, лечение проводится под общим наркозом. Во многих клиниках выписка из стационара производится уже на следующие сутки после лечения, зачастую операция и вовсе не требует госпитализации и проводится в условиях поликлиники. Спустя неделю после лечения снимается повязка, и тогда же ребенок может вернуться к активной жизни. Эстетический эффект при герниопластике обычно хороший.
Пупочная грыжа у детейОперативное лечение за 1 день
При появлении грыжи у младенца родителям не стоит паниковать: обычно она проходит сама собой в течение первых 3 лет жизни, а чаще всего даже в первые полгода по мере укрепления мышц брюшной стенки. В большинстве случаев грыжа, обнаруженная у малыша в 6 месяцев, к году уже пропадает.
Усугубление состояния ребёнка возможно, если в организм попадает инфекция, возникает прорыв грыжи или происходит защемление кишечника грыжевым мешком. Грыжа проступает сквозь отверстие в брюшной стенке, там, где во время развития плода находился пупочный канатик.
Область пупка после операции на грыжу
Она может быть врождённой или начинает развиваться незадолго после рождения ребёнка. Вы не заметите признаков заболевания до тех пор, пока через несколько дней или недель после рождения ребёнка у него не отпадёт культя пупочного канатика.
Обычно пупочная грыжа не вызывает болезненных ощущений и не опасна для здоровья. Это образование, напоминающее по форме канат, которое является связующим звеном между ребёнком (плодом) и плацентой в матке матери. Через кровеносные сосуды внутри пупочного канатика к плоду поступают питательные вещества и выводятся продукты обмена.
Пупочная грыжа может диагностироваться также и у взрослых. Детская пупочная грыжа в возрасте после 5 лет требует хирургического лечения. Пупочная грыжа небольшого размера (меньше 1,5см. в длину). Пупочная грыжа проходит по мере того, как у ребёнка развиваются и укрепляются мышцы брюшной полости. Инфекционные осложнения после операции очень редки, а рецидивы пупочных грыж после операции случаются менее чем в 1% случаев.
Мне еще интересно:
- Биография Маргариты Тереховой: карьера, личная жизнь и смертельная болезнь Маргарита Терехова. Маргарита Терехова родилась 25 августа 1942 года в городе Туринск Свердловской области. В 1983 году Маргарита Терехова ушла из театра. […]
- Как использовать читы в игре Skyrim После этой команды в консоли должна появится надпись »(ID объекта). После превращения в вампира этот код не действует. Если через 3 дня после использования […]
- ЗАО «ВОРОНЕЖСТАЛЬМОСТ», ВОРОНЕЖ (ИНН 3663000804, ОГРН 1023601541600) Воронежстальмост, ЗАО зарегистрирована по адресу г.Воронеж, ул.Волгоградская, д.39, 394028. ЗАКРЫТОЕ АКЦИОНЕРНОЕ ОБЩЕСТВО «ВОРОНЕЖСТАЛЬМОСТ» Боровиков Андрей […]
Навигация по записям
Источники: http://vse-zabolevaniya.ru/bolezni-detskoj-hirurgii/pupochnye-gryzhi-detej.html, http://surgeryzone.net/detskaya-xirurgiya/operacii-pri-gryzhax-u-detej.html, http://polycrontez.ru/kak-deti-perenosyat-operacii-po-udalen/
Делаем выводы
Мы провели расследование, изучили кучу материалов и самое главное проверили большинство средств для лечения грыжи. Вердикт таков:
Все препараты давали лишь временный результат, как только прием прекращался - боль сразу же возвращалась.
Запомните! Не существует НИ ОДНОГО СРЕДСТВА, которое поможет вам вылечить грыжу, если вы не будете применять комплексное лечение: диета, режим, физические нагрузки и т.д.Новомодные средства от грыжи, которыми пестрит весь интернет, тоже не дали результата. Как оказалось - все это обман маркетологов, которые зарабатывают огромные деньги, на том что вы ведетесь на их рекламу.
Единственный препарат, который дал значительныйрезультат - это Artidex
Вы спросите, почему же все, кто страдает от грыжи, в миг не избавились от нее?
Ответ прост, Artidex не продается в аптеках и его не рекламируют в интернете. А если и рекламируют - то это ПОДДЕЛКА.
Есть и хорошая новость, мы вышли на производителей и поделимся с вами ссылкой на официальный сайт Artidex. Кстати, производители не пытаются наживиться на людях с больными суставами, по акции каждый житель РФ и СНГ может получить одну упаковку препарата БЕСПЛАТНО!
загрузка...
загрузка...
grizhastop.ru
Операция при пупочной грыже у детей: показания, суть процедуры, отзывы
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Как минимум у 3% светлокожих и у 25% темнокожих детей в грудном возрасте возникает пупочная грыжа (сокращенно ПГ). Среди хирургических патологий (то есть болезней, требующих преимущественно оперативного вмешательства) детского возраста ПГ занимают второе место.
У взрослых пупочная грыжа является прямым показанием к проведению операции, а вот грыжи пупка у детей закрываются самостоятельно более чем в 90% случаев.
Но в ряде случаев хирургического лечения грыжи у детей не избежать: оперируются все дети старше 6 лет, а в более раннем возрасте – маленькие пациенты с гигантскими и ущемленными ПГ.
Операция грыжесечения (или герниопластика) дает полное излечение от грыжи. Вероятность развития осложнений очень мала (менее 1%), а эффективность приближается к 100%.
В большинстве случаев дети переносят герниопластику достаточно легко.
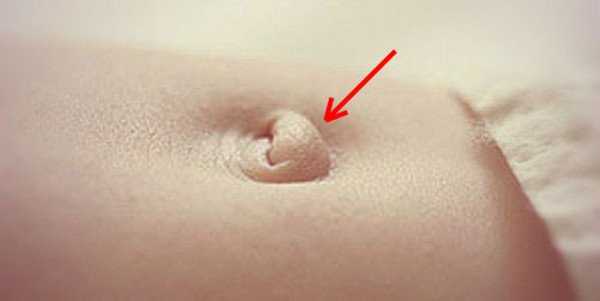
Маленькая пупочная грыжа у ребенка
Показания к операции грыжесечения при пупочной грыже у детей
Выбор метода лечения определяет детский хирург. Обычно направление на герниопластику врач выдает в следующих четырех случаях:
(если таблица видна не полностью – листайте ее вправо)
Как самостоятельно определить ущемление грыжи
Необходимость в экстренной операции возникает при ущемлении или странгуляции ПГ.
В обоих случаях ребенок будет жаловаться на появление боли в области пупка. Нередко дети мечутся по комнате, стонут или плачут от боли. При ощупывании выпячивания над пупком боль усилится. Иногда боль бывает настолько выраженной, что возникает болевой шок, при котором может резко снижаться артериальное давление вплоть до потери сознания.
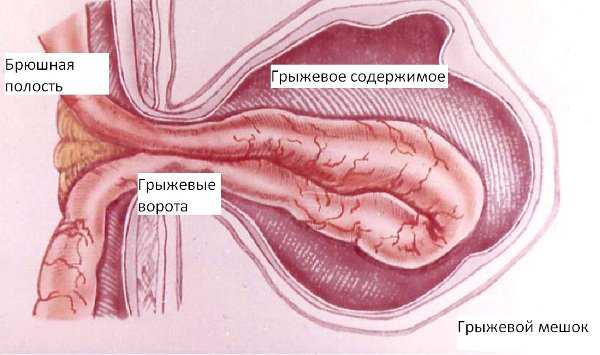
Ущемление пупочной грыжи
Ущемленная ПГ и странгуляция – ситуации, угрожающие жизни. Промедление с операцией в этих случаях может привести к очень тяжелым последствиям, вплоть до развития перитонита (воспаления брюшины), болевого шока и гибели человека. Именно поэтому, если ребенок начал жаловаться на появление боли в области пупочной грыжи, важно как можно раньше обратиться за медицинской помощью.
Техника проведения операции
Герниопластика может выполняться несколькими способами. Выбор тактики операции зависит от размера выпячивания, наличия или отсутствия неотложной ситуации, технических возможностей больницы и других факторов.
Обычно хирургическое вмешательство длится 30–40 минут. У более старших детей оно может проводиться под местным обезболиванием, у детей младшего возраста выполняется под общим наркозом.
Сперва кожа чуть ниже пупка рассекается, после чего внутренние органы, составляющие содержимое грыжевого мешка, вправляются внутрь (если не были ущемлены).
Сам грыжевой мешок, состоящий из соединительной ткани, отсекается, а его ворота ушиваются. Кожа в области операции ушивается подкожными швами.
В углубление пупка хирург кладет ватно-марлевый шарик, чтобы избежать образования гематомы (внутреннего кровоподтека), после этого наклеивает стерильную повязку. Операция закончена.

Нажмите на фото для увеличения
Как дети переносят операции по удалению ПГ?
Необходимость хирургического вмешательства очень тревожит родителей тех детей, которым врач назначил оперативное лечение ПГ. Какой наркоз применяется? Сколько нужно находиться в стационаре? Часто ли возникают осложнения? Обо всем этом можно узнать, прочитав отзывы родителей, дети которых уже прошли герниопластику.
- Герниопластика (грыжесечение) – одна из самых распространенных операций в детской хирургии, ее техника хорошо отработана.
- После последнего приема пищи в вечернее время маленький пациент должен воздерживаться от еды до самой операции, не пить за 2 часа до операции.
- Местное обезболивание у маленьких детей не используется, лечение проводится под общим наркозом.
- После наркоза у некоторых детей может наблюдаться головокружение, тошнота и даже рвота в послеоперационном периоде – к этому нужно быть готовыми, не паниковать и успокоить малыша, что скоро это пройдет.
- Уже спустя несколько часов после лечения маленькому пациенту разрешается вставать с постели и кушать. Во многих клиниках выписка из стационара производится уже на следующие сутки после лечения, зачастую операция и вовсе не требует госпитализации и проводится в условиях поликлиники.
- Спустя неделю после лечения снимается повязка, и тогда же ребенок может вернуться к активной жизни. Эстетический эффект при герниопластике обычно хороший.
Резюме для родителей
При появлении грыжи у младенца родителям не стоит паниковать: обычно она проходит сама собой в течение первых 3 лет жизни, а чаще всего даже в первые полгода по мере укрепления мышц брюшной стенки.
Если же врач рекомендует проведение операции – ни в коем случае не отказывайтесь от нее. Техника грыжесечения дает полное выздоровление, хорошо отработана врачами, переносится детьми легко.
Инфекционные осложнения после операции очень редки, а рецидивы пупочных грыж после операции случаются менее чем в 1% случаев.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Загрузка...gryzhinet.ru
операция, её виды и проведение
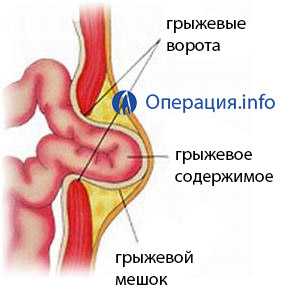
Грыжи передней стенки живота и паховой области – едва ли не самая распространенная патология в общей хирургии, единственным радикальным методом лечения которой считается операция – герниопластика.
Грыжа – это выпячивание органов живота, покрытых брюшиной, через естественные каналы или те места, которые недостаточно укреплены мягкими тканями. Изучение особенностей этого патологического процесса легло в основу целого направления медицинской науки – герниологии.
Грыжевое выпячивание – патология отнюдь не новая, известная человеку уже несколько тысячелетий. Незадолго до начала нашей эры предпринимались попытки оперативного лечения грыж, в средние века этим занимались цирюльники и даже палачи, прокалывая и отрезая участки содержимого грыжевого мешка или вводя туда различные растворы.
Отсутствие элементарных знаний в области анатомического строения грыж, несоблюдение правил асептики, невозможность адекватного обезболивания делали операции по грыжесечению практически бесполезными, а более половины больных были обречены на гибель после такого лечения.
 Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Главным недостатком всех известных способов герниопластики до второй половины прошлого столетия оставался факт натяжения тканей в области ушивания грыжевых ворот, что способствовало осложнениям и рецидивам. К концу ХХ века и эта проблема была решена – Лихтенштейн предложил использовать композитную сетку для укрепления брюшной стенки.
На сегодняшний день существует более 300 модификаций герниопластики, операции выполняются открытым доступом и лапароскопически, а метод Лихтенштейна и в нынешнем веке считается одним из самых эффективных и современных.
Разновидности операций при грыжах
Все вмешательства, проводимые для устранения грыжевых выпячиваний, условно делят на 2 разновидности:
- Натяжная герниопластика.
- Ненатяжное лечение.
Натяжной способ лечения грыжи осуществляется только за счет собственных тканей больного, которые сопоставляются в зоне грыжевых ворот и сшиваются. Главный недостаток – натяжение, при котором высока вероятность несостоятельности шва, неправильного рубцевания, что и обуславливает длительный реабилитационный период, болевые ощущения после операции и сравнительно высокий процент рецидивирования.
Ненатяжная герниопластика – более современный и высокоэффективный способ хирургического лечения грыж, когда отсутствие натяжения достигается использованием сеток из полимерных инертных материалов. Такая пластика грыжевых ворот снижает вероятность повторного выхода органов до 3% и меньше, заживление происходит быстро и безболезненно. Ненатяжной способ – наиболее часто используемый на сегодняшний день.

В зависимости от доступа герниопластика может быть:
- Открытой;
- Лапароскопической.
По возможности предпочтение отдается лапароскопической герниопластике как наименее травматичному варианту лечения, с меньшим риском осложнений. Кроме того, эти операции возможны у пациентов с тяжелыми сопутствующими заболеваниями.
Герниопластику проводят и под общим наркозом, и в условиях местной анестезии, что предпочтительнее у больных с патологией органов дыхания и сердечно-сосудистой системы. Эндоскопическая герниопластика (лапароскопия) требует эндотрахеального наркоза и миорелаксации.
Не глядя на великое множество способов пластики грыжевых ворот, все эти операции имеют сходные этапы:
- В начале хирург разрезает мягкие ткани и отыскивает место выпячивания.
- Содержимое грыжи либо «отправляется» обратно в брюшную полость, либо удаляется (по показаниям).
- Заключительный этап – пластика грыжи, которая происходит множеством известных способов в зависимости от варианта, строения и расположения грыжи.
Когда проводится герниопластика и кому она противопоказана?
Любую грыжу можно устранить радикально только хирургическим путем, консервативное лечение способно лишь замедлить прогрессирование и облегчить неприятные симптомы заболевания, поэтому уже само наличие грыжевого выпячивания можно считать поводом к операции, с которой, однако, хирурги не всегда спешат.
 Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Относительным показанием к хирургическому лечению грыжи живота считается наличие вправимого выпячивания небольшого размера, когда риск ущемления минимален, а общее состояние больного не нарушено. Способ выбирается индивидуально с учетом локализации грыжи.
Если грыжа не вправляется, то вероятность опасных осложнений, в числе которых и ущемление, возрастает в разы, поэтому хирурги таким пациентам настойчиво советуют оперироваться, сильно не откладывая лечение.
Абсолютными показаниями к герниопластике считаются:
- Ущемление грыжи – лечение будет экстренным;
- Рецидив после предыдущей операции грыжесечения;
- Выпячивание в зоне послеоперационных рубцов;
- Вероятность разрыва грыжи, если кожа над ней истончена или воспалена;
- Спаечная болезнь брюшной полости с нарушением проходимости кишки;
- Обтурационная непроходимость кишечника.
Существуют и препятствия к хирургическому иссечению грыжевых выпячиваний. Так, пациентам после 70 лет с заболеваниями сердца или легких в стадии декомпенсации операция противопоказана даже при гигантских размерах грыж (это не касается случаев ущемления, требующих неотложного лечения).
Беременным женщинам с грыжами живота хирург почти наверняка посоветует повременить с операцией, которую более безопасно будет провести после родов, лапароскопия и вовсе запрещена.
Острые инфекционные заболевания, сепсис, шок, терминальные состояния служат противопоказанием ко всем видам герниопластики, а выраженная степень ожирения делает невозможной лапароскопию.
Пациентам с циррозом печени, у которых имеется высокая портальная гипертензия с асцитом и варикозным расширением вен пищевода, при сахарном диабете, некорригируемом инсулином, тяжелой почечной недостаточности, серьезной патологии свертывания крови, а также больным с послеоперационными грыжами, появившимися после паллиативного лечения рака, в операции будет отказано в связи с высоким риском для жизни.
Современный уровень хирургической техники, возможность местного обезболивания и лапароскопического лечения делают герниопластику более доступной для тяжелых больных, а перечень противопоказаний постепенно сужается, поэтому в каждом случае степень риска оценивается индивидуально и, возможно, врач даст согласие на операцию после тщательнейшей подготовки больного.
Предоперационная подготовка
Предоперационная подготовка при планируемой герниопластике мало чем отличается от таковой при любом другом вмешательстве. При плановой операции хирург назначает оптимальную дату, до которой пациент в своей поликлинике проходит необходимые исследования:
- Общий и биохимический анализы крови;
- Исследование мочи;
- Флюорографию;
- ЭКГ;
- Обследования на ВИЧ, гепатиты, сифилис;
- Определение группы крови и резус-принадлежности;
- Анализ на свертываемость;
- УЗИ органов живота.
По показаниям могут быть проведены и другие процедуры.
Если больной принимает какие-либо препараты, то обязательно необходимо сообщить об этом врачу. Большую опасность при планировании операции могут представлять антикоагулянты и кроверазжижающие средства на основе аспирина, прием которых способен спровоцировать сильное кровотечение. Отменять их нужно не за день или два, поэтому лучше обсудить этот вопрос заранее, когда дата операции только выбирается.
Самое позднее – за сутки до операции пациент приходит в клинику с уже готовыми результатами анализов, некоторые исследования могут быть проведены повторно. Хирург еще раз осматривает грыжевое выпячивание, анестезиолог обязательно беседует о характере обезболивания и выясняет возможные противопоказания к тому или иному методу.
Накануне вмешательства больной принимает душ и переодевается, после ужина ничего не ест, питье допускается только по согласованию с врачом. При сильном волнении могут быть назначены легкие седативные препараты, в ряде случаев вентральных грыж обязательна очистительная клизма.
Утром пациент отправляется в операционную, где проводится общий наркоз либо вводится местный анестетик. Длительность вмешательства зависит от типа обработки грыжевых ворот и строения самой грыжи.
Особенностью вентральной грыжи очень большого размера считают увеличение внутрибрюшного давления во время погружения кишечника обратно, внутрь живота. На этом этапе возможно увеличение высоты стояния диафрагмы, из-за чего легкие будут расправляться в меньшем объеме, сердце может изменить свою электрическую ось, а со стороны самого кишечника возрастает риск пареза и даже непроходимости.
Подготовка при огромных вентральных грыжах обязательно включает максимальное опорожнение кишечника посредством клизмы или употребления специальных растворов для профилактики вышеперечисленных осложнений.
Варианты операций грыжесечения и способы пластики ворот грыжи
После обработки операционного поля и разреза мягких тканей хирург достигает содержимого грыжи, осматривает его и определяет жизнеспособность. Грыжевое содержимое при некрозе или воспалительном процессе удаляется, а если ткани (обычно – петли кишечника) здоровы, то они вправляются обратно самопроизвольно или рукой хирурга.
Для того, чтобы решить проблему раз и навсегда, очень важно выбрать оптимальный способ обработки ворот выпячивания – пластики. Абсолютное большинство операций на этом этапе совершаются ненатяжным способом.
Метод Лихтенштейна
Герниопластика по Лихтенштейну – самый распространенный и наиболее популярный вариант закрытия грыжевых ворот, который не требует длительной подготовки пациента, относительно прост в исполнении и дает минимум осложнений и рецидивов. Единственным недостатком его можно считать необходимость имплантации полимерной сетки, цена на которую может быть довольно высокой.
операция по Лихтенштейну
Этот тип операции возможен при большинстве разновидностей грыж – пупочной, паховой, бедренной. Место выхода органов укрепляется сеткой из синтетического материала, инертного по отношению к тканям пациента. Сетчатый имплант устанавливается под мышечный апоневроз, при этом разрезов мышц и фасцией не происходит – операция малотравматична, и это одно из основных ее преимуществ.
Герниопластика по Лихтенштейну проводится под общим наркозом или путем местной анестезии, открытым доступом или посредством эндоскопического вмешательства. При лапароскопии через один разрез возможно установить сетки сразу на оба паховых или бедренных канала в случае, если патология носит двусторонний характер.
Менее травматичной считается обтурационная герниопластика, которая очень схожа с методикой Лихтенштейна, но не требует вскрытия грыжи и сопровождается значительно меньшим разрезом кожи.
Видео: герниопластика по Лихтенштейну
Натяжная герниопластика по Бассини
Классическая операция, разработанная Бассини, применяется и в настоящее время. Она показана в качестве пластики паховых грыж и наилучший результат дает при небольшом объеме выпячивания, особенно, если оно возникло впервые.
Разрез до 8 см в длину делается немного отступя вверх от паховой связки, брюшина при этом не рассекается. Хирург отыскивает семенной канатик, вскрывает его и определяет грыжевой мешок, содержимое которого возвращается в живот, а часть оболочек отсекается. После ликвидации грыжи происходит пластика задней стенки пахового канала по Бассини – к связке подшивается прямая мышца живота, наверх помещается семенной канатик, после ушивается апоневроз наружной косой мышцы и покровные ткани.
пластика задней стенки пахового канала по Бассини
Способ Мейо
Грыжесечение по Мейо показано при пупочных выпячиваниях. Его относят к числу натяжных методов. Кожу разрезают продольно, обходя пупок слева, затем отсепаровывают кожу с клетчаткой от стенки грыжевого мешка и рассекают пупочное кольцо.
При методе Мейо пупочное кольцо рассекается поперек, при другой разновидности пластики пупочной грыжи – по Сапежко – разрез идет вдоль пупка.

пластика по Мейо
Когда грыжевой мешок полностью выделен, внутренняя его часть возвращают обратно в живот, а оболочку грыжи иссекают, зашивая серозный покров наглухо. При операции по методу Мейо сначала подшивается верхний апоневротический край прямой мышцы, потом – нижний, при этом последний укладывается под верхний и фиксируется, а при завершении пластики свободный верхний край апоневроза фиксируется к нижнему самостоятельным швом. Такая сложная последовательность наложения швов обеспечивает многослойность и прочность стенки живота в месте бывшего грыжевого выпячивания.
Лапароскопическая герниопластика
Лапароскопическое хирургическое лечение – самый щадящий метод при любой хирургической патологии. Эндоскопическая герниопластика с успехом применяется уже многие годы и показывает не только высокую эффективность, но и безопасность даже для тех пациентов, которым в открытой операции может быть отказано.
Преимущества лапароскопической герниопластики – это, прежде всего, быстрое восстановление с минимальными болезненными ощущениями и хороший эстетический результат, а основные недостатки – необходимость проведения общего наркоза с использованием миорелаксантов и значительная продолжительность вмешательства.
При эндоскопической герниопластике хирург делает три небольших разреза на стенке живота, через которые вводятся инструменты. В брюшную полость нагнетается газ для улучшения обзорности, затем хирург тщательно осматривает органы, отыскивает грыжу, определяет ее точный объем, расположение, особенности анатомии. Вариант пластики выбирается индивидуально – возможно как ушивание, так и имплантация полимерной сетки.
При крупных грыжах, когда лапароскопия может быть травматичной в качестве способа выделения мешка, а также в отсутствие технических возможностей выделить содержимое посредством лапароскопии возможно сочетание открытого доступа с кожным разрезом на первом этапе операции и эндоскопической установки сетки на завершающем.
Послеоперационный период и осложнения
При благоприятном течении послеоперационного периода швы на коже удаляются к концу первой недели, после чего пациента выписывают домой. Следующие несколько недель прооперированные больные постепенно возвращаются к привычному образу жизни, соблюдая рекомендации врача и следуя некоторым ограничениям. На полное восстановление может уйти от трех месяцев до полугода.

В раннем послеоперационном периоде при необходимости назначаются анальгетики. Важно соблюдать диету, препятствующую запорам, так как любое напряжение стенки живота может спровоцировать рецидив или расхождение швов.
Первые несколько недель запрещаются активные физические упражнения, подъем тяжестей – на длительный срок, полезно ношение специальных бандажей. После того, как швы заживут, врач порекомендует начинать упражнения для укрепления мышц пресса, чтобы предупредить повторное грыжеобразование.
Операции герниопластики практически всегда хорошо переносятся и относительно редко дают осложнения, но все же они возможны:
- Воспалительный и гнойный процесс в области послеоперационной раны;
- Рецидивирование;
- Повреждение окружающих органов, нервов или сосудов в процессе операции;
- Сильное натяжение тканей, прорезывание шовных нитей;
- Премещение сетчатого имплантата относительно места его первоначальной установки;
- Спаечная болезнь;
- Отторжение имплантата.
Операции грыжесечения чаще всего проводятся бесплатно в обычных хирургических отделениях, но желающие повысить комфортность лечения и качество используемых материалов, а также выбрать конкретного специалиста могут прооперироваться платно. Цена на герниопластику начинается от 15-20 тысяч рублей при грыжах до 5 см, выпячивания большего размера потребуют и больших вложений – до 30 тысяч. Установка сетчатого имплантата обойдется в среднем в 30-35 тысяч рублей.
Видео: герниопластика пупочной грыжи
operaciya.info
Пластика по Мейо - как проводится операция
Вылечить пупочную грыжу у взрослого человека можно только с помощью оперативного вмешательства. Сегодня медицина предлагает различные способы выполнения операций, один из них – пластика по Мейо. Этот метод избавления от грыжи используется достаточно часто, он прост в выполнении и совершенно безопасен для пациента.
Особенности методики
Операции грыжесечения, выполняемые по методу Мейо, относятся к ненатяжной герниопластике, так как при их выполнении используются только собственные ткани пациента. Для укрепления передней брюшной стенки и предотвращения рецидива создается удвоенная структура тканей. Такой метод удаления пупочной грыжи успешен при небольших размерах грыжевых ворот, до 3 см. При большем размере таких мер может быть недостаточно, поэтому риск рецидива остается.
Показания к пластике Мейо
- Необходимость оперировать грыжу,
- Размеры грыжевых ворот не более 3 см,
- Отсутствие ожирения у пациента или его небольшая степень.
Подготовка к операции
Перед операцией необходимо провести обследование, чтобы избежать осложнений и неприятных последствий. При необходимости могут быть проведены лечебные мероприятия прежде, чем начнется хирургическое вмешательство.
Предоперационные исследования
- Клинический и биохимический анализ крови,
- Анализ мочи,
- ЭКГ,
- Анализ крови на свертываемость,
- Анализы на выявление таких инфекций, как ВИЧ, сифилис или гепатит.
Суть операции
Грыжесечение с пластикой по Мейо выполняется чаще всего при местной анестезии. Она актуальна в случаях, когда грыжевое образование имеет небольшие или средние размеры. Если оно большое, то лучше для обезболивания выбрать эпидуральную анестезию. В обоих случаях пациент остается в сознании. Хотя некоторые пациенты нервничают по этому поводу, однако побочных эффектов и вреда от эпидурального или местного обезболивания гораздо меньше, чем от общего наркоза.
Этапы операции
- Разрезы кожи,
- Отделение апоневроза,
- Рассечение мышц,
- Вскрытие грыжевого мешка и осмотр содержимого,
- Вправление выпячивания,
- Ушивание апоневроза и краев операционной раны.
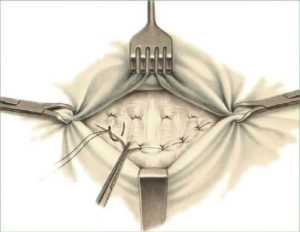
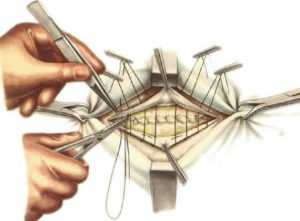
Пластика пупочной грыжи по Мейо начинается с обеспечения доступа к грыжевому выпячиванию. Для этого делаются два разреза кожи. Они выполняются поперечно в виде полумесяца и окаймляют грыжевое выпячивание.
Далее апоневроз отделяется от подкожных тканей и рассекается. Направление разреза также поперечное. После этого необходимо выполнить рассечение грыжевого кольца, чтобы получить доступ к грыжевому мешку.
Его содержимое осматривается, при необходимости производятся нужные манипуляции, и выпадающие внутренние органы вправляются в брюшную полость. Перед ушиванием удаляются излишки жировых отложений.
Операция по Мейо предполагает определенный способ накладывания швов, который позволяет надежно укрепить место образования грыжи. Сначала швы в форме буквы «П» накладываются на лоскуты апоневроза. Это делается таким образом, чтобы обеспечить наслоение лоскутов при соединении и подшивании. Потом край одного из лоскутов апоневроза (верхнего) подшивается к другому (нижнему). Такой способ наложения швов обеспечивает наименьшее натяжение при сокращении мышц. Данный момент и обеспечивает надежность результатов операции, выполняемой по методу Мейо.
Удаление пупка
При возможности во время выполнения операции по грыжесечению пупок оставляют, чтобы сохранить естественное состояние кожных покровов. Однако в некоторых случаях приходится его удалять. К такому шагу прибегают в определенных ситуациях.
Показания для удаления пупка
- Крупная грыжа,
- Истончение кожи в области грыжи,
- Тесная спайка пупка с грыжевым мешком.
При сочетании всех этих особенностей грыжи у конкретного пациента обычно принимается решение по удалению пупка. Больной ставится в известность о последствиях операции. Конечно, врач должен объяснить, чем продиктовано данное решение. Если пупок не подвергается иссечению вместе с истонченной кожей, после операции останется полость. Это место будет заполняться серозной жидкостью, инфицироваться и воспаляться. Кожа в данной области будет лишена питания и через некоторое время подвергнется некрозу.
Достоинства и недостатки метода Мейо
Как и любой другой способ лечения, данный вид операций имеет определенные преимущества и недостатки. Они обязательно учитываются хирургом при выборе метода грыжесечения. Каждый случай рассматривается индивидуально с учетом особенностей пациента и его заболевания.
Преимущества
- Возможность выполнения под местной анестезией,
- Простота техники выполнения,
- Безопасность для пациента.
Исходя из плюсов операции Мейо, она может быть показана даже беременным женщинам в случае, когда нет возможности ждать родоразрешения.
Недостатки
- Длительный период реабилитации,
- Продолжительность болевого синдрома,
- Рецидивирование при пластике крупных грыж.
Пластика грыжи по Мейо требует достаточно долгого срока послеоперационной реабилитации. Она может продлиться до 4 месяцев. Болевой синдром в области пупка может сохраниться в течение целого года. Это обязательно нужно учитывать, когда принимается решение об операции.
Данный метод наиболее успешен при небольших грыжах, тогда процент рецидива очень мал. Если грыжевое образование крупное, случаи рецидива довольно частые, так как техника выполнения операции не позволяет надежно укрепить большую площадь тканей.
ogryzhe.ru
ОПЕРАЦИИ по К.М. Сапежко, Мейо и Лексеру при ПУПОЧНЫХ ГРЫЖАХ
Хирургия грыж живота ¦ Операции по К.М. Сапежко, Мейо и Лексеру
Наиболее распространёнными способами хирургического лечения пупочных (умбиликальных) грыж у взрослых и детей являются методики Сапежко, Мейо и Лексера.
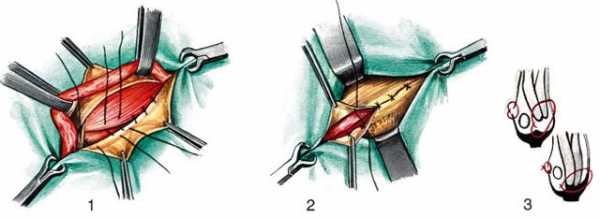
К.М. Сапежко предложил свою схему операции в 1900 году. Заключается она в следующем. Кожу над грыжевым выпячиванием рассекают в вертикальном направлении, затем грыжевой мешок аккуратно выделяют из подкожной клетчатки и отслаивают её от апоневроза во все стороны на десять-пятнадцать сантиметров. Пупочное кольцо по белой линии живота разрезают кверху и книзу, грыжевой мешок обрабатывают согласно общепринятой методике и посредством наложения ряда узловых шёлковых швов фиксируют край рассечённой апоневротической пластинки одной стороны к задней стенке сухожильного влагалища прямой мышцы живота контрлатеральной стороны. Оставшийся после этого свободный край апоневроза располагают на передней стенке влагалища прямой мышцы противоположной стороны и аналогичным образом подшивают. В результате влагалища обеих прямых мышц живота наслаиваются одно на другое по белой линии подобно полам пальто.
Руководствуясь методикой Мейо (Mayo) для устранения пупочной грыжи вокруг неё в поперечном направлении проводят два полулунных разреза кожных покровов. Образовавшийся таким образом лоскут захватывают при помощи зажимов Кохера и осторожно отслаивают вокруг грыжевых ворот от подлежащего апоневроза на протяжении пяти-семи сантиметров. Пупочное кольцо рассекают по специальному зонду в поперечном направлении. Выделив шейку грыжевого мешка, последний вскрывают, содержимое подвергают тщательной ревизии и вправляют назад в брюшную полость. В случаях, когда имеются спайки между грыжевым содержимым и стенками грыжевого мешка, эти сращения рассекают. Грыжевой мешок резецируют по краю грыжевых ворот и удаляют его вместе с кожным лоскутом. После чего зашивают брюшину непрерывным швом кетгутовой нитью. Если серозная оболочка сращена с краем пупочного кольца, её зашивают вместе с апоневрозом. На апоневротические лоскуты по совету Мейо накладывают несколько П-образных швов шёлком так, чтобы после их завязывания получилось наслоение одного лоскута апоневроза на другой. В конце свободный край верхнего лоскута фиксируют к нижнему рядом узловых швов.
По способу Лексера (Lexer) кожу рассекают полулунным, окаймляющим грыжевое выпячивание снизу разрезом (реже он делается циркулярным). Во время операции пупок, в зависимости от конкретной ситуации либо удаляют, либо оставляют, особенно если грыжа имеет небольшие размеры. Кожу с подкожной жировой клетчаткой отслаивают кверху и приступают к выделению грыжевого мешка. Если его дно плотно спаяно с пупком, занимаются шейкой: вскрывают её, осматривают грыжевое содержимое и вправляют его обратно в брюшную полость. Потом шейку мешка прошивают, используя шёлковую нить, перевязывают и отсекают весь мешок, культю его погружают за пупочное кольцо, дно острым путём отделяют от пупка. Завершив обработку грыжевого мешка, переходят к пластике грыжевых ворот. Для чего под контролем введенного в пупочное кольцо указательного пальца на апоневроз вокруг него накладывают шёлковый кисетный шов, который впоследствии затягивают и завязывают. Сверху на передних стенках влагалищ прямых мышц живота проводят такой же нитью ещё три-четыре шва, но уже узловых. В конце укладывают кожный лоскут и фиксируют его рядом узловых швов.
(495) 506-61-01 - где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
www.rusmedserv.com
38.Операции при грыжах белой линии живота.
Операции при грыжах белой линии чаще производят под местным обезболиванием по А. В. Вишневскому. Разрез кожи проводят над грыжевым выпячиванием в продольном или поперечном направлении. Выделяют грыжевой мешок и обрабатывают его обычным способом. Вокруг грыжевых ворот на протяжении 2 см апоневроз освобождают от жировой клетчатки, после чего грыжевое кольцо рассекают по белой линии.
Пластику грыжевых ворот производят по способу Сапежко—Дьяконова, т. е. создают дубликатуру из лоскутов апоневроза белой линии живота в вертикальном направлении путем накладывания вначале 2—4 П-образных швов, подобно тому как это производится при способеМейо, с последующим подшиванием узловыми швами края свободного лоскута апоневроза к передней стенке влагалища прямой мышцы живота.
Если операция производится по поводу предбрюшинной липомы, то последнюю отделяют от окружающей подкожной клетчатки и от краев апоневроза, а затем рассекают, чтобы убедиться, нет ли в ней грыжевого мешка. При отсутствии грыжевого мешка липому перевязывают у основания ножки и отсекают. Культю ее погружают под апоневроз, края которого зашивают кисетным швом или узловыми швами.
39.Операции при пупочных грыжах (по Лексеру, Мейо, Сапежко).
Пупочные грыжи детского возраста и грыжи взрослых можно оперировать как экстраперитонеальным так и интраперитонеальным способами. Экстраперитонеальный способ применяется редко, главным образом при небольших грыжах, когда вправление грыжевого содержимого не представляет затруднений. В остальных случаях вскрывают грыжевой мешок.
К интраперитонеальным способам оперативного лечения пупочных грыж относятся способы Лексера, К. М. Сапежко, Мейо и др. Способ Лексера применяют при небольших пупочных грыжах. При средних и больших пупочных грыжах целесообразнее способы К. М. Сапежко или Мейо.
Способ Лексера (Lexer). Разрез кожи проводят полулунный, окаймляющий грыжевую опухоль снизу, реже — циркулярный. Во время операции пупок можно удалить или оставить. Если грыжа небольшая, то пупок обычно оставляют. Кожу с подкожной клетчаткой отслаивают кверху и выделяют грыжевой мешок.
Нередко очень трудно выделить дно грыжевого мешка, которое интимно спаяно с пупком. В таких случаях выделяют шейку грыжевого мешка, вскрывают ее и грыжевое содержимое вправляют в брюшную полость. Шейку мешка прошивают шелковой нитью, перевязывают и мешок отсекают. Культю мешка погружают за пупочное кольцо, а дно его отсекают от пупка. Закончив обработку грыжевого мешка, приступают к закрытию грыжевых ворот. Для этого под контролем указательного пальца, введенного в пупочное кольцо, на апоневроз вокруг кольца накладывают шелковый кисетный шов, который затем затягивают и завязывают. Поверх кисетного шва накладывают еще 3—4 узловых шелковых шва на передние стенки влагалищ прямых мышц живота. Кожный лоскут укладывают на место и пришивают рядом узловых швов.
Способ К. М. Сапежко.Разрез кожи проводят над грыжевым выпячиванием в вертикальном направлении. Выделяют грыжевой мешок из подкожной жировой клетчатки, которую отслаивают от апоневроза в стороны на 10—15 см. Грыжевое кольцо рассекают кверху и книзу по белой линии живота. Грыжевой мешок обрабатывают по общепринятой методике. После этого рядом узловых шелковых швов подшивают край рассеченного апоневроза одной стороны к задней стенке влагалища прямой мышцы живота противоположной стороны. Оставшийся свободный край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и также фиксируют рядом узловых шелковых швов. В результате этого влагалища прямых мышц живота наслаиваются друг на друга по белой линии, как полы пальто. Операцию заканчивают наложением швов на кожу. В случае необходимости несколькими швами соединяют подкожную жировую клетчатку.
Способ Мейо (Mayo).Проводят два полулунных разреза кожи в поперечном направлении вокруг грыжевого выпячивания. Кожный лоскут захватывают зажимами Кохера и отслаивают от апоневроза вокруг грыжевых ворот на протяжении 5—7 см. Грыжевое кольцо рассекают в поперечном направлении по зонду Кохера. Выделив шейку грыжевого мешка, его вскрывают, содержимое осматривают и вправляют в брюшную полость. При наличии сращений грыжевого содержимого с грыжевым мешком спайки рассекают. Грыжевой мешок иссекают по краю грыжевого кольца и удаляют вместе с кожным лоскутом. Брюшину зашивают непрерывным кетгутовым швом. Если брюшина сращена с краем грыжевого кольца, то ее зашивают вместе с апоневрозом. Затем на апоневротические лоскуты накладывают несколько П-образных шелковых швов так, чтобы при завязывании их один лоскут апоневроза наслаивался на другой. Свободный край верхнего лоскута подшивают рядом узловых швов к нижнему.
Разрез кожи зашивают несколькими узловыми шелковыми швами.
studfiles.net
Способ грыжесечения при пупочной грыже у детей
Изобретение относится к медицине, а именно к хирургическим способам лечения пупочной грыжи у детей. Через прокол под пупком под визуальным и пальпаторным контролем проводят спинальную иглу с предварительно заправленной в нее нерассасывающейся лигатурой по касательной к грыжевому мешку строго в месте перехода его вертикальной части в горизонтальную и выкалывают иглу через прокол кожи над пупком. Удаляют иглу, после чего проводят иглу без лигатуры аналогичным образом с противоположной стороны и в ее дистальный конец заправляют ранее проведенную с другой стороны лигатуру и выводят через проксимальный конец наружу. Удаляют спинальную иглу и обведенную вокруг грыжевого мешка лигатуру завязывают с полным смыканием грыжевого мешка на уровне апоневроза. Способ позволяет ликвидировать дефект апоневроза без вскрытия грыжевого мешка. 8 ил., 1 пр.
Изобретение относится к медицине, а именно к хирургическим способам лечения пупочной грыжи у детей.
Известны способы грыжесечения при пупочной грыже [Пури П., Гольварт М.Е. «Атлас детской оперативной хирургии», Медпресс-информ, 2009, с. 160-163]. Проводят полукруглый разрез непосредственно под пупком с выделением зажимом с двух сторон грыжевого мешка. Последний в средней трети вскрывают и имеющийся дефект пупочного кольца ушивают отдельными нерассасывающимися швами. Отсеченный пупок фиксируют отдельным швом к апоневрозу [Исаков Ю.Ф., Степанов Э.А., Красовская Т.В. «Абдоминальная хирургия у детей», Медицина, 1988, с. 33-34]. Овальным разрезом под пупком или сбоку него выделяют апоневроз и грыжевой мешок. Последний в средней трети вскрывают, прошивают, и перевязывают у шейки, и удаляют. Апоневроз ушивают однорядным или двухрядными нерассасывающимися швами. Кожу пупка подшивают к апоневрозу [Исаков Ю.Ф., Лопухин Ю.М. «Оперативная хирургия с топографической анатомией детского возраста», Медицина, 1989, с. 392-393]. Проводят полукружный разрез под пупком. Кожу тупым и острым путем отсепаровывают в виде лоскута, к которому фиксирован дистальный отдел грыжевого мешка. Грыжевой мешок выделяют из окружающих тканей, берут на зажимы и вскрывают в поперечном направлении в средней трети. Шейку мешка прошивают, перевязывают и отсекают. Проводят пластику грыжевого дефекта нерассасывающимися отдельными узловыми швами в поперечном направлении по Шпитци.
Вышеописанные способы имеют серьезные недостатки:
- достаточная сложность технического исполнения;
- вскрытие просвета брюшной полости;
- нарушение анатомической структуры в области пупка.
Известен способ грыжесечения при пупочной грыже [Тоскин К.Д., Жебровский В.В. «Грыжи живота», Медицина, 1983, с. 162-163]. Производят полукружный разрез кожи отступя на 1,5 сантиметра ниже пупка. Грыжевой мешок выделяют кверху от основания и вскрывают в средней трети. Затем его прошивают, перевязывают и его культю погружают в предбрюшинное пространство. Пластику грыжевых ворот проводят отдельными нерассасывающимися швами в продольном направлении. Однако данный способ имеет ряд недостатков:
- риск рецидива ввиду оставления культи грыжевого мешка ниже средней трети пупочного остатка;
- риск образования лигатурных свищей ввиду достаточно большого числа используемых нерассасывающихся швов.
Наиболее близким по технической сущности является способ грыжесечения при пупочной грыже у детей [Войленко В.Н., Меделян А.И., Омельченко В.М. «Атлас операций на брюшной стенке и органах брюшной полости», Медицина, 1965, с. 68-70]. Проводят полулунный разрез кожи ниже пупка. Выделяют шейку грыжевого мешка, вскрывают ее в средней трети, прошивают, перевязывают, отсекают. На дефект апоневроза накладывают нерассасывающийся кисетный шов, поверх которого накладываются еще 3-4 узловых шва в продольном направлении. Данный способ имеет ряд недостатков:
- достаточная сложность технического исполнения;
- вскрытие просвета брюшной полости;
- нарушение анатомической структуры в области пупка;
- риск рецидива ввиду оставления культи грыжевого мешка ниже средней трети пупочного остатка;
- риск образования лигатурных свищей ввиду достаточно большого числа используемых нерассасывающихся швов;
- необходимость ушивания послеоперационной раны.
Целью изобретения является улучшение результатов оперативного лечения пупочных грыж у детей.
Поставленную цель достигают тем, что дефект апоневроза при пупочной грыже ликвидируют без разреза мягких тканей и отсечения пупка, путем проведения нерассасывающейся нити вокруг грыжевого мешка строго на уровне перехода его вертикальной части в горизонтальную с помощью спинальной иглы.
Способ осуществляется следующим образом.
После проведения ультразвукового исследования пупочной грыжи для уточнения отсутствия содержимого в грыжевом мешке остроконечным скальпелем с целью профилактики нарушения анатомической структуры в области пупка, производятся два симметричных прокола кожи над и под пупком по средней линии. Далее, выполняя тракцию за центр кожного пупка, натягивают грыжевой мешок с целью профилактики ущемления грыжевого содержимого (рис. 1). Через прокол под пупком под визуальным и пальпаторным контролем проводят спинальную иглу с предварительно заправленной в нее нерассасывающейся лигатурой по касательной к грыжевому мешку строго в месте перехода его вертикальной части в горизонтальную с целью профилактики оставления нелигированной дистальной части грыжевого мешка и выкалывают иглу через прокол кожи над пупком (рис. 2). Иглу удаляют, оставляя проведенную с ее помощью лигатуру (рис. 3). Далее иглу без лигатуры проводят аналогичным образом с противоположной стороны (рис. 4). В ее дистальный конец заправляют ранее проведенную с другой стороны лигатуру и выводят через проксимальный конец наружу (рис. 5). После удаления спинальной иглы обведенная вокруг грыжевого мешка лигатура завязывается (рис. 6). При этом происходит полное смыкание грыжевого мешка на уровне апоневроза (рис. 7). Узел погружается под кожу, концы лигатуры срезаются. Проколы кожи обрабатываются антисептиком и дополнительного ушивания не требуют (рис. 8).
Пример конкретного применения. Больной П., 6 лет. Диагноз: пупочная грыжа. После проведения ультразвукового исследования пупочной грыжи для уточнения отсутствия содержимого в грыжевом мешке остроконечным скальпелем произведены 2 симметричных прокола кожи над и под пупком по средней линии. После тракции за центр кожного пупка и натягивания грыжевого мешка через прокол под пупком провели спинальную иглу с предварительно заправленной в нее нерассасывающейся лигатурой по касательной к грыжевому мешку строго в месте перехода его вертикальной части в горизонтальную и выкололи иглу через прокол кожи над пупком под визуальным и пальпаторным контролем. После удаления иглы и оставления проведенной с ее помощью лигатуры пустую иглу провели аналогичным образом с противоположной стороны и заправили лигатуру в ее дистальный конец с выведением последней через проксимальную часть наружу. После удаления спинальной иглы обведенную вокруг грыжевого мешка лигатуру завязали с погружением узла под кожу и срезанием концов лигатуры по уровню кожи. Проколы кожи обработали антисептиком.
Данный метод применялся у 138 пациентов с пупочной грыжей. Осложнений в раннем и позднем послеоперационных периодах не наблюдалось.
Существенные отличия предлагаемого способа грыжесечения при пупочной грыже:
- простота технического исполнения;
- значительное уменьшение времени выполнения оперативного вмешательства;
- отсутствие вскрытия просвета брюшной полости;
- сохранение анатомической структуры области пупка;
- снижение до минимума риска рецидива заболевания;
- снижение до минимума риска лигатурного свища;
- отсутствие необходимости ушивания послеоперационной раны.
Способ грыжесечения при пупочной грыже у детей, отличающийся тем, что после проведения ультразвукового исследования пупочной грыжи для уточнения отсутствия содержимого в грыжевом мешке остроконечным скальпелем с целью профилактики нарушения анатомической структуры в области пупка производятся два симметричных прокола кожи над и под пупком по средней линии с тракцией за центр кожного пупка и натягиванием грыжевого мешка с целью профилактики ущемления грыжевого содержимого, после чего через прокол под пупком под визуальным и пальпаторным контролем проводят спинальную иглу с предварительно заправленной в нее нерассасывающейся лигатурой по касательной к грыжевому мешку строго в месте перехода его вертикальной части в горизонтальную с целью профилактики оставления нелигированной дистальной части грыжевого мешка и выкалывают иглу через прокол кожи над пупком с последующим удалением последней и оставлением проведенной с ее помощью лигатуры, после чего проводят вторую иглу без лигатуры аналогичным образом с противоположной стороны и в ее дистальный конец заправляют ранее проведенную с другой стороны лигатуру и выводят через проксимальный конец наружу, после чего удаляют спинальную иглу и обведенную вокруг грыжевого мешка лигатуру завязывают с полным смыканием грыжевого мешка на уровне апоневроза с последующим срезанием концов лигатуры и погружением узла под кожу, с обработкой проколов кожи антисептиком.
www.findpatent.ru













